Witaj w artykule, który raz na zawsze rozwieje Twoje wątpliwości dotyczące uczulenia na penicylinę. Dowiedz się, dlaczego tak wiele osób błędnie uważa się za alergików, jakie są prawdziwe objawy i jak wygląda profesjonalna diagnostyka, abyś mógł świadomie dbać o swoje zdrowie.
Uczulenie na penicylinę – fakty i mity, diagnostyka i bezpieczne alternatywy
- Mniej niż 1% osób deklarujących alergię na penicylinę faktycznie ją posiada.
- Objawy alergii mogą być natychmiastowe (np. pokrzywka, wstrząs anafilaktyczny) lub opóźnione (np. wysypka plamisto-grudkowa).
- Diagnostyka obejmuje wywiad, testy skórne, badania krwi oraz "złoty standard" – doustną próbę prowokacji.
- Alergia na penicylinę może zaniknąć z czasem, nawet u 80% pacjentów po 10 latach.
- Istnieją bezpieczne alternatywy leczenia, np. antybiotyki z grupy makrolidów, nawet przy alergii krzyżowej.
- Ważne jest noszenie karty informacyjnej o alergii i regularna weryfikacja diagnozy.

Mit alergii na penicylinę: Dlaczego 9 na 10 osób myli się co do swojego uczulenia
Z pewnością znasz kogoś, kto twierdzi, że jest uczulony na penicylinę. Być może sam należysz do tej grupy. To powszechne przekonanie, które dotyczy około 10% populacji, jest jednak w większości przypadków błędne. Rzeczywiste, potwierdzone testami uczulenie na penicylinę dotyczy znacznie mniejszej grupy – mniej niż 1% osób. Ta rozbieżność jest ogromna i ma poważne konsekwencje dla zdrowia publicznego, ograniczając lekarzom możliwość stosowania często najskuteczniejszych antybiotyków.
Plaga błędnych diagnoz: Skąd bierze się tak duża rozbieżność między deklarowaną a rzeczywistą alergią?
Skąd bierze się to powszechne, a jednak często nieprawdziwe przekonanie o alergii na penicylinę? Jedną z głównych przyczyn jest mylenie objawów infekcji wirusowej z reakcją alergiczną na lek. Zwłaszcza u dzieci, podczas infekcji wirusowych (np. mononukleozy zakaźnej), często pojawia się wysypka. Kiedy w tym samym czasie podawany jest antybiotyk, rodzice lub pacjenci błędnie interpretują wysypkę jako reakcję alergiczną na lek. Co więcej, wiele osób zalicza do alergii zwykłe działania niepożądane leku, takie jak nudności, biegunka czy ból brzucha, które nie są reakcją alergiczną, lecz skutkiem ubocznym farmakoterapii. Według danych serwisu Świat Zdrowia, rzeczywista alergia na penicylinę jest znacznie rzadsza niż deklarowana, co pokazuje skalę problemu.
Wysypka to nie zawsze alergia: Jak odróżnić reakcję na lek od objawów samej infekcji?
Kluczowe jest zrozumienie, że sama obecność wysypki po przyjęciu antybiotyku nie jest jednoznaczna z alergią na penicylinę. Wysypki mogą mieć bardzo różne podłoże – od wirusowego, przez bakteryjne, aż po reakcje na leki. Wysypka wirusowa często towarzyszy gorączce i innym objawom infekcji, a jej pojawienie się w trakcie antybiotykoterapii może być zbiegiem okoliczności. Wysypka alergiczna natomiast ma zazwyczaj specyficzny charakter (np. pokrzywka) i często towarzyszą jej inne objawy, takie jak świąd, obrzęk czy trudności w oddychaniu. Dlatego każda wysypka po przyjęciu leku wymaga dokładnej oceny lekarskiej i dalszej diagnostyki, aby odróżnić reakcję na lek od objawów samej infekcji.

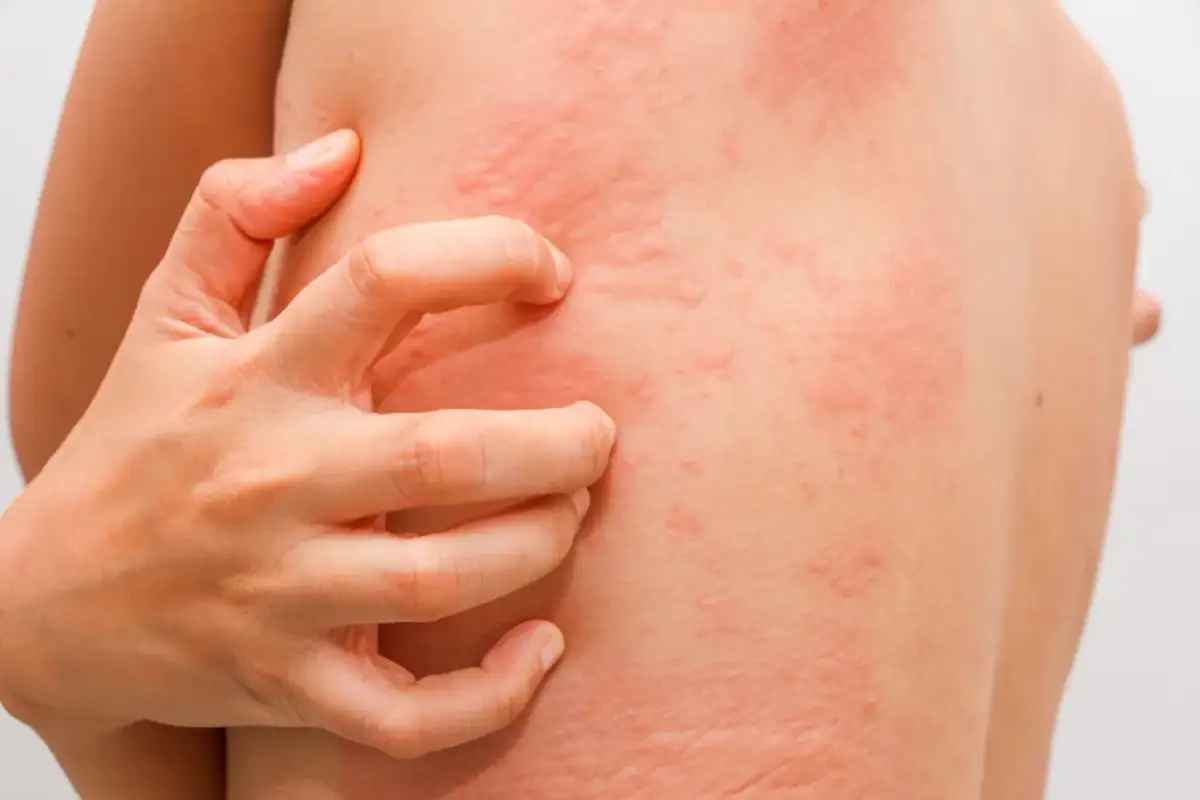
Sygnały alarmowe, których nie można ignorować: Jak rozpoznać objawy uczulenia na penicylinę?
Rozpoznanie prawdziwych objawów alergii na penicylinę jest kluczowe dla bezpieczeństwa pacjenta i pozwala na szybką reakcję w przypadku zagrożenia. Objawy te możemy podzielić na dwie główne kategorie: natychmiastowe i opóźnione. Zrozumienie różnic między nimi pomoże Ci lepiej ocenić sytuację i odpowiednio zareagować.
Reakcje natychmiastowe: Pokrzywka, obrzęk i wstrząs anafilaktyczny – kiedy liczy się każda minuta?
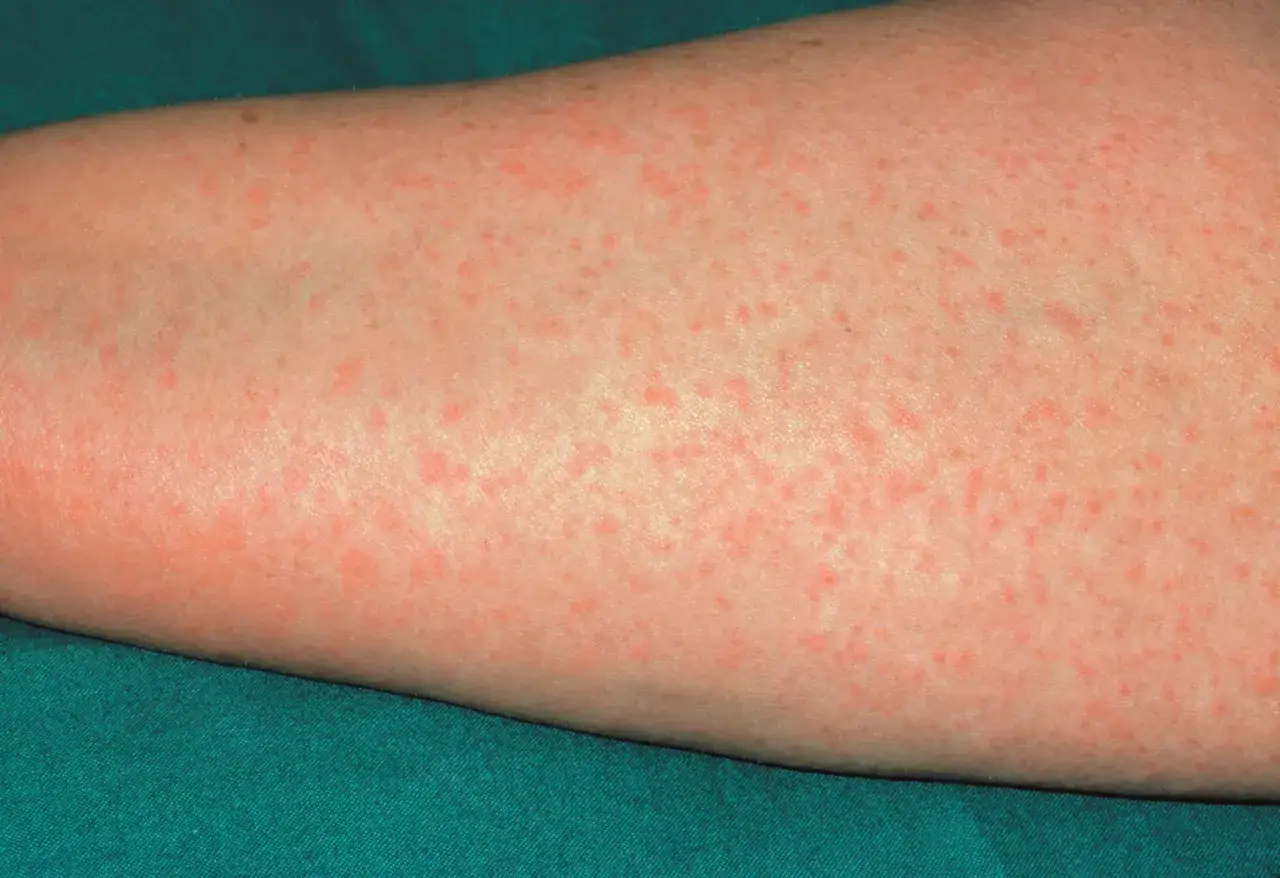
Reakcje natychmiastowe są zazwyczaj IgE-zależne, co oznacza, że pośredniczą w nich przeciwciała klasy IgE. Pojawiają się one bardzo szybko, zazwyczaj do godziny od podania leku. Do najczęstszych objawów należą: pokrzywka, czyli swędzące bąble na skórze, przypominające te po oparzeniu pokrzywą; obrzęk naczynioruchowy, objawiający się nagłym opuchnięciem powiek, ust, języka lub krtani, co może prowadzić do trudności w oddychaniu; oraz skurcz oskrzeli, manifestujący się dusznością i świszczącym oddechem. Najgroźniejszą, choć rzadką, reakcją natychmiastową jest wstrząs anafilaktyczny, który występuje z częstością około 0,02-0,04%. Jest to stan zagrożenia życia, charakteryzujący się gwałtownym spadkiem ciśnienia krwi, utratą przytomności i niewydolnością oddechową. W przypadku wystąpienia wstrząsu anafilaktycznego liczy się każda minuta, a pacjent wymaga natychmiastowej pomocy medycznej.Reakcje opóźnione: Najczęstsze objawy, które pojawiają się po kilku dniach – co powinno zaniepokoić?
Reakcje opóźnione, w przeciwieństwie do natychmiastowych, mogą pojawić się po kilku godzinach, a nawet dniach od podania leku. Są zazwyczaj mniej gwałtowne, ale również wymagają konsultacji lekarskiej. Najczęstszym objawem jest osutka plamisto-grudkowa, czyli wysypka składająca się z drobnych, czerwonych plamek i grudek, często swędząca, która może pokrywać dużą powierzchnię ciała. Choć nie jest tak dramatyczna jak wstrząs anafilaktyczny, każda taka reakcja powinna być zgłoszona lekarzowi, aby mógł ocenić jej charakter i podjąć odpowiednie kroki.
| Typ reakcji | Czas wystąpienia | Przykładowe objawy |
|---|---|---|
| Natychmiastowa (IgE-zależna) | Do 1 godziny od podania | Pokrzywka, obrzęk naczynioruchowy, skurcz oskrzeli, wstrząs anafilaktyczny |
| Opóźniona | Po kilku godzinach lub dniach | Osutki plamisto-grudkowe |

Od podejrzenia do pewności: Jak wygląda profesjonalna diagnostyka alergii na penicylinę w Polsce?
Jeśli podejrzewasz u siebie lub u bliskiej osoby alergię na penicylinę, kluczowe jest podjęcie profesjonalnej diagnostyki. Tylko w ten sposób można potwierdzić lub wykluczyć uczulenie, co pozwoli na bezpieczne i skuteczne leczenie w przyszłości. Proces diagnostyczny jest wieloetapowy i wymaga współpracy z lekarzem alergologiem.
Wywiad z lekarzem – pierwszy i najważniejszy krok
Pierwszym i często najważniejszym etapem diagnostyki jest szczegółowy wywiad lekarski. To podczas rozmowy lekarz zbiera kluczowe informacje o wcześniejszych reakcjach na leki. Będzie pytał o charakter objawów (np. czy była to wysypka, obrzęk, duszność), czas ich wystąpienia (jak szybko po przyjęciu leku się pojawiły) oraz okoliczności (czy były inne czynniki towarzyszące, np. infekcja). Ważne jest, abyś jak najdokładniej opisał swoje doświadczenia – im więcej szczegółów, tym lepiej lekarz będzie mógł ocenić prawdopodobieństwo alergii i zaplanować dalsze działania diagnostyczne.
Testy skórne i badania krwi: Co mogą wykryć i na czym polegają?
Po wywiadzie lekarz może zlecić testy skórne lub badania krwi. Testy skórne obejmują testy punktowe (prick testy), polegające na nakłuciu skóry i naniesieniu kropli roztworu alergenu, oraz testy śródskórne, gdzie alergen jest wstrzykiwany pod skórę. Obserwuje się reakcję skóry w postaci bąbla i rumienia. Testy te są szybkie i stosunkowo bezpieczne, ale mają swoje ograniczenia – mogą dawać wyniki fałszywie ujemne lub fałszywie dodatnie, a ich wykonanie jest niemożliwe w przypadku przyjmowania niektórych leków (np. antyhistaminowych). Badania krwi polegają na oznaczeniu swoistych przeciwciał IgE przeciwko penicylinie. Są one przydatne, gdy testy skórne są przeciwwskazane lub niejednoznaczne. Warto jednak pamiętać, że obecność przeciwciał IgE nie zawsze oznacza klinicznie istotną alergię, a ich brak nie zawsze ją wyklucza.
"Złoty standard" w praktyce: Kiedy i dlaczego wykonuje się doustną próbę prowokacji?
Gdy wyniki testów skórnych i badań krwi są niejednoznaczne, lub gdy istnieje wysokie prawdopodobieństwo błędnej diagnozy, stosuje się doustną próbę prowokacji. Jest to uznawany za "złoty standard" w diagnostyce alergii na penicylinę. Polega ona na kontrolowanym, stopniowym podawaniu leku pacjentowi, zazwyczaj w warunkach szpitalnych, pod ścisłym nadzorem medycznym. Celem jest ostateczne potwierdzenie lub wykluczenie alergii. Choć brzmi to groźnie, procedura jest przeprowadzana z zachowaniem najwyższych standardów bezpieczeństwa, a personel medyczny jest przygotowany na natychmiastową reakcję w przypadku wystąpienia objawów. Dzięki temu testowi wielu pacjentów może bezpiecznie wrócić do stosowania penicyliny, co jest dla nich ogromną ulgą i korzyścią zdrowotną.
Potwierdzona alergia – co dalej? Praktyczny przewodnik dla pacjenta
Potwierdzona alergia na penicylinę nie musi oznaczać końca świata ani znaczącego ograniczenia w leczeniu infekcji. Istnieją skuteczne sposoby zarządzania tą sytuacją, które zapewniają bezpieczeństwo i efektywność terapii. Pamiętaj, że kluczem jest świadomość i dobra komunikacja z lekarzem.
Problem alergii krzyżowej: Których innych antybiotyków należy unikać?
Osoby uczulone na penicylinę często obawiają się reakcji na inne antybiotyki. Jest to uzasadnione, ponieważ istnieje zjawisko reaktywności krzyżowej, co oznacza, że organizm może reagować alergicznie na leki o podobnej budowie chemicznej. Penicylina należy do grupy antybiotyków beta-laktamowych. Oznacza to, że osoby uczulone na penicylinę mogą potencjalnie reagować także na inne leki z tej grupy, takie jak cefalosporyny czy karbapenemy. Jednak ryzyko reakcji krzyżowej z cefalosporynami jest obecnie szacowane na mniej niż 2% i zależy głównie od podobieństwa budowy łańcuchów bocznych antybiotyków. W praktyce oznacza to, że wiele cefalosporyn może być bezpiecznie stosowanych u pacjentów z alergią na penicylinę, ale zawsze decyzję o tym podejmuje lekarz.
Bezpieczne alternatywy: Jakie leki mogą skutecznie zastąpić penicylinę?
Na szczęście medycyna oferuje wiele bezpiecznych i skutecznych alternatyw dla penicyliny. W przypadku potwierdzonej alergii, lekarz może zastosować antybiotyki z innych grup chemicznych, które nie wykazują reaktywności krzyżowej. Do często stosowanych i bezpiecznych zamienników należą antybiotyki z grupy makrolidów (np. azytromycyna, klarytromycyna) czy tetracykliny. Wybór alternatywnego leku zawsze należy do lekarza, który weźmie pod uwagę rodzaj infekcji, profil pacjenta i historię alergii. Ważne, aby nie próbować samodzielnie dobierać leków, lecz zaufać wiedzy i doświadczeniu specjalisty.
Karta informacyjna pacjenta: Dlaczego warto nosić przy sobie informację o uczuleniu?
Posiadanie przy sobie aktualnej informacji o alergii na penicylinę (lub jakikolwiek inny lek) jest niezwykle ważne. W nagłych sytuacjach medycznych, gdy możesz być nieprzytomny lub niezdolny do komunikacji, taka informacja może uratować Ci życie. Karta informacyjna powinna zawierać Twoje dane, informację o alergii (np. "Uczulenie na penicylinę – objawy: wstrząs anafilaktyczny") oraz kontakt do bliskiej osoby. Noszenie takiej karty w portfelu, w widocznym miejscu, lub posiadanie bransoletki medycznej z grawerem, to proste, ale skuteczne sposoby na zapewnienie sobie bezpieczeństwa. Umożliwia to personelowi medycznemu szybkie podjęcie właściwych decyzji i uniknięcie podania uczulającego leku.
Czy uczulenie na penicylinę można "wyleczyć" lub z niego "wyrosnąć"?
To pytanie, które zadaje sobie wielu pacjentów zdiagnozowanych z alergią na penicylinę. Odpowiedź może być dla niektórych zaskakująca i otwiera nowe perspektywy w zarządzaniu tą alergią.
Zaskakująca prawda: Jak alergia na penicylinę może zniknąć z czasem?
Jedną z najbardziej intrygujących cech alergii na penicylinę jest jej zdolność do zanikania z czasem. Badania pokazują, że u wielu osób, które w przeszłości miały reakcję alergiczną na penicylinę, przeciwciała IgE odpowiedzialne za alergię mogą zaniknąć. Szacuje się, że po 10 latach od reakcji nawet u 80% pacjentów uczulenie to może ustąpić. Oznacza to, że osoby, które kiedyś były uczulone, mogą po pewnym czasie bezpiecznie stosować penicylinę, oczywiście po wcześniejszej weryfikacji alergologicznej. To niezwykle ważna informacja, która zmienia perspektywę wielu pacjentów i lekarzy, pozwalając na ponowne włączenie penicyliny do arsenału leków, gdy jest ona najbardziej odpowiednia. Pamiętaj jednak, że samodzielne podjęcie decyzji o ponownym przyjęciu leku jest absolutnie niedopuszczalne i zawsze wymaga konsultacji oraz testów pod nadzorem specjalisty. Jak podaje serwis Świat Zdrowia, zanik alergii jest faktem, który zmienia perspektywę wielu pacjentów.
Odczulanie (desensytyzacja): Na czym polega i dla kogo jest przeznaczone?
W bardzo rzadkich i ściśle uzasadnionych klinicznie przypadkach, gdy podanie penicyliny jest absolutnie niezbędne (np. w leczeniu ciężkich infekcji, gdzie inne antybiotyki są nieskuteczne lub niedostępne), a pacjent jest na nią uczulony, można rozważyć procedurę odczulania, czyli desensytyzacji. Polega ona na kontrolowanym, stopniowym podawaniu bardzo małych, zwiększających się dawek alergenu w warunkach szpitalnych. Celem jest "przyzwyczajenie" organizmu do leku i wywołanie tolerancji. Proces ten jest skomplikowany, czasochłonny i zawsze odbywa się pod ścisłym nadzorem medycznym, ponieważ niesie ze sobą ryzyko reakcji alergicznej. Jest to opcja stosowana tylko wtedy, gdy korzyści z podania penicyliny znacznie przewyższają ryzyko, a inne metody leczenia zawiodły.
Twoje zdrowie w Twoich rękach: Jak mądrze zarządzać informacją o alergii?
Aktywne zarządzanie informacją o alergii to klucz do Twojego bezpieczeństwa i optymalnego leczenia. Nie jesteś biernym obserwatorem – masz wpływ na to, jak Twoja historia medyczna jest rozumiana i wykorzystywana.
Jak skutecznie rozmawiać z lekarzem o swoich obawach i historii leczenia?
Skuteczna komunikacja z lekarzem jest fundamentem dobrej opieki zdrowotnej. Kiedy rozmawiasz o swoich obawach związanych z alergią, bądź przygotowany. Zapisz sobie dokładny opis objawów, które wystąpiły, datę i okoliczności reakcji (np. jaki lek, jaka dawka, czy były inne leki przyjmowane w tym czasie). Nie bój się zadawać pytań. Jeśli coś jest dla Ciebie niejasne, poproś o wyjaśnienie. Aktywne uczestnictwo w procesie diagnostycznym i terapeutycznym, zadawanie pytań i wyrażanie swoich obaw, pozwala lekarzowi lepiej zrozumieć Twoją sytuację i podjąć najlepsze dla Ciebie decyzje. Pamiętaj, że to Twoje zdrowie, a lekarz jest Twoim sprzymierzeńcem.
Przeczytaj również: Uczulenie na cynamon - Objawy, diagnoza i życie bez obaw
Weryfikacja starej diagnozy: Kiedy warto ponownie zbadać się pod kątem alergii?
W świetle wiedzy o zanikaniu alergii na penicylinę po latach, wiele osób ze "starą" diagnozą powinno rozważyć jej ponowną weryfikację. Dotyczy to zwłaszcza tych, u których alergia nigdy nie była potwierdzona testami, a jedynie na podstawie subiektywnych odczuć lub błędnej interpretacji objawów. Jeśli Twoja diagnoza pochodzi sprzed wielu lat, a od tamtej pory nie miałeś kontaktu z penicyliną, konsultacja z alergologiem w celu ponownej oceny jest wysoce wskazana. Może okazać się, że uczulenie ustąpiło, co otworzy drogę do bezpiecznego stosowania penicyliny w przyszłości, jeśli zajdzie taka potrzeba. To może znacząco ułatwić leczenie wielu infekcji i zapewnić dostęp do często najskuteczniejszych terapii.