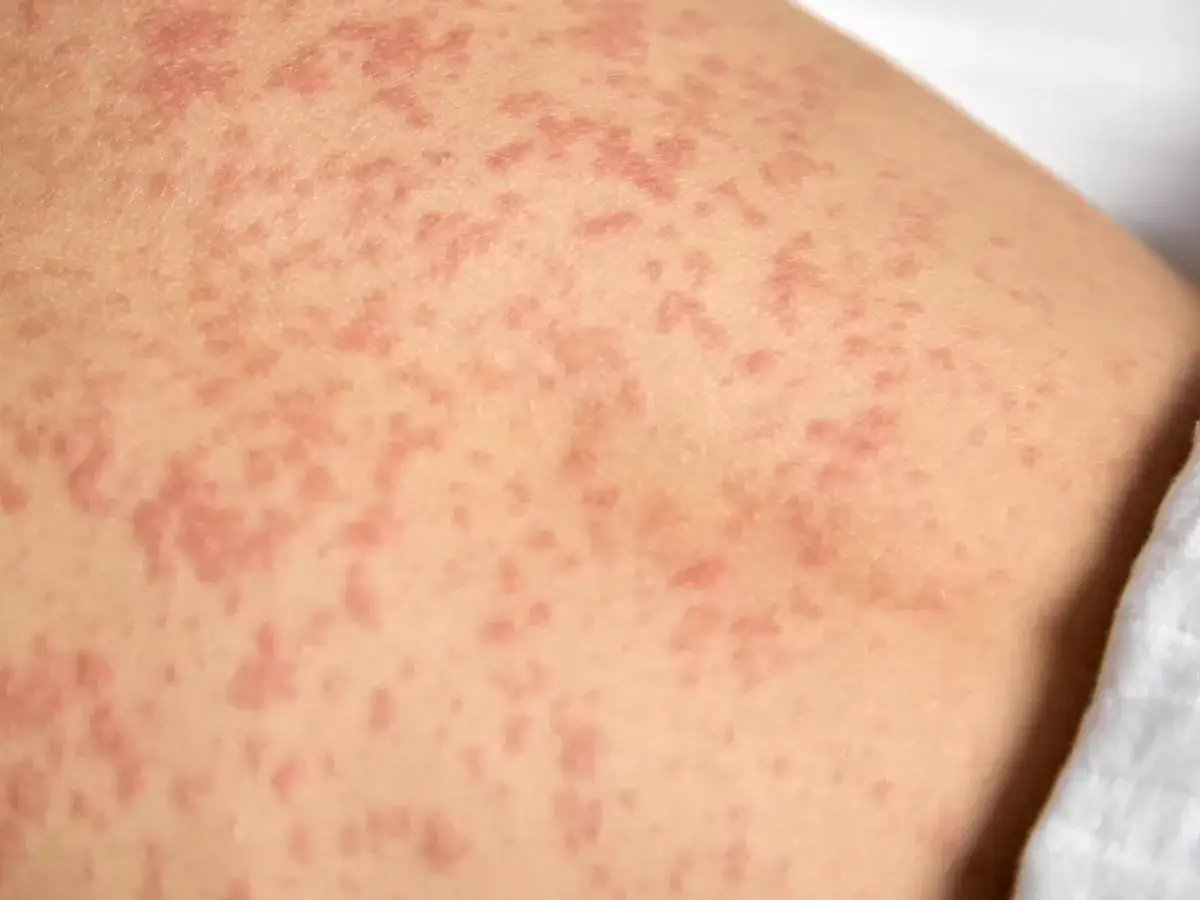
Uczulenie na antybiotyk – jak rozpoznać objawy i co robić
- Uczulenie to nieprawidłowa reakcja układu odpornościowego na lek, objawy mogą być natychmiastowe lub opóźnione.
- Najczęstsze objawy obejmują wysypkę, pokrzywkę, obrzęk, ale także katar czy problemy żołądkowe.
- Wstrząs anafilaktyczny to najgroźniejsza reakcja, wymagająca natychmiastowej pomocy medycznej.
- Najczęściej uczulają antybiotyki beta-laktamowe, w tym penicyliny (np. amoksycylina).
- W przypadku podejrzenia alergii zawsze skontaktuj się z lekarzem, nigdy nie odstawiaj leku samodzielnie.
- Diagnostyka pozwala potwierdzić alergię i jest kluczowa dla bezpieczeństwa w przyszłości.
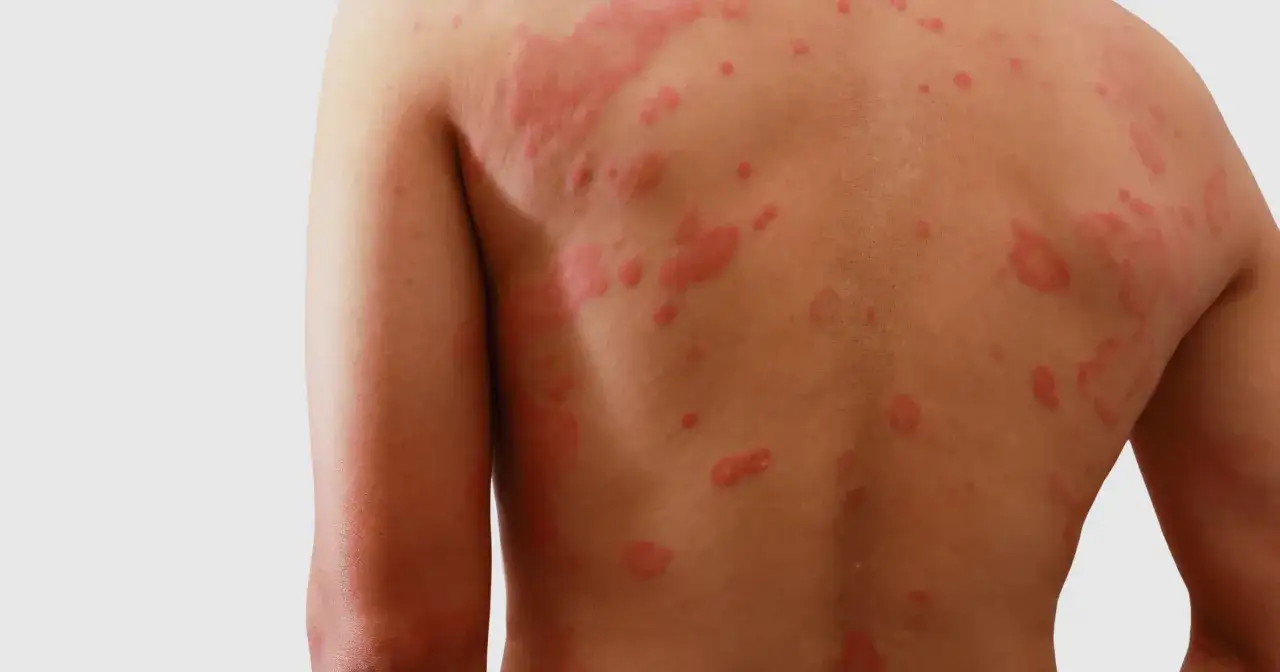
Pojawiła się wysypka po antybiotyku? Sprawdź, czy to alergia i co robić krok po kroku
Kiedy po zażyciu antybiotyku na skórze pojawia się wysypka lub inne niepokojące objawy, naturalne jest pytanie: czy to alergia, czy tylko niegroźny skutek uboczny? Kluczowe jest zrozumienie, że uczulenie na antybiotyk to nic innego jak nieprawidłowa reakcja układu odpornościowego na jeden ze składników leku. Organizm traktuje substancję jako zagrożenie i uruchamia mechanizmy obronne, które manifestują się w postaci różnorodnych symptomów.
Reakcja natychmiastowa a opóźniona – kiedy pojawiają się pierwsze symptomy?
Objawy alergiczne po antybiotyku mogą zaskoczyć nas w różnym czasie. Niektóre z nich pojawiają się natychmiast, czyli w ciągu godziny od zażycia leku. Inne mogą mieć charakter opóźniony i ujawnić się nawet po kilku dniach od rozpoczęcia terapii. Ta zmienność sprawia, że czasem trudno jest jednoznacznie powiązać objawy z przyjmowanym antybiotykiem bez konsultacji z lekarzem.
Uczulenie czy skutek uboczny? Jak odróżnić typową alergię od dolegliwości żołądkowych
Rozróżnienie alergii od zwykłych skutków ubocznych antybiotyków jest niezwykle ważne. Reakcja alergiczna to, jak wspomniałam, nieprawidłowa odpowiedź układu odpornościowego, która może mieć poważne konsekwencje. Natomiast typowe skutki uboczne, takie jak nudności, wymioty czy biegunka, są efektem działania farmakologicznego leku na organizm, a nie reakcją immunologiczną. Antybiotyki często zaburzają naturalną florę bakteryjną jelit, co prowadzi do dolegliwości żołądkowych. Należy jednak pamiętać, że nudności, wymioty czy biegunka mogą być również objawem alergii. Dlatego tak istotna jest obserwacja innych symptomów (np. wysypki, obrzęku) i zawsze konsultacja z lekarzem, który pomoże ocenić sytuację i podjąć odpowiednie kroki.
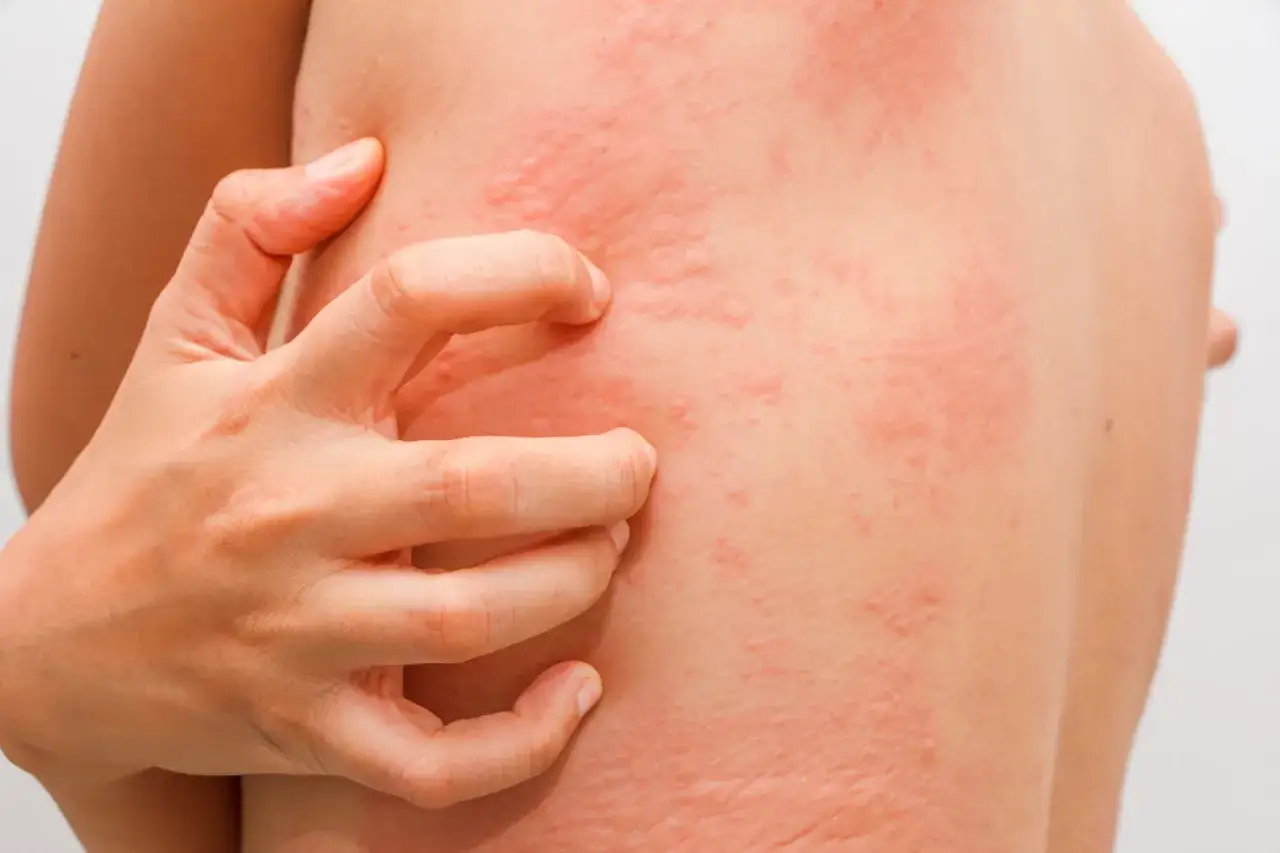
Jak rozpoznać uczulenie na antybiotyk? Kluczowe objawy, których nie można ignorować
Rozpoznanie uczulenia na antybiotyk wymaga bacznej obserwacji organizmu. Objawy mogą być bardzo różnorodne, od łagodnych zmian skórnych po stany zagrażające życiu. Poniżej przedstawiam te, na które należy zwrócić szczególną uwagę.
Objawy skórne: od łagodnej wysypki i pokrzywki po niepokojący obrzęk
Objawy skórne są najczęstszymi manifestacjami alergii na antybiotyki. Warto je dobrze znać, aby móc szybko zareagować:
- Wysypka (osutka plamisto-grudkowa): Pojawia się w postaci czerwonych plam i grudek, często swędzących, rozsianych po całym ciele.
- Pokrzywka: Charakteryzuje się nagłym pojawieniem się swędzących bąbli, przypominających te po oparzeniu pokrzywą. Mogą zmieniać kształt i lokalizację.
- Rumień: To zaczerwienienie skóry, które może być rozlane lub występować w konkretnych miejscach.
- Obrzęk (np. twarzy, języka, czyli obrzęk naczynioruchowy): Jest to bardzo niepokojący objaw, ponieważ obrzęk języka, warg czy gardła może prowadzić do trudności w oddychaniu. Wymaga natychmiastowej interwencji medycznej.
Symptomy ogólnoustrojowe: katar, kaszel, problemy żołądkowe
Alergia na antybiotyk nie zawsze ogranicza się do skóry. Mogą pojawić się również inne symptomy, które świadczą o reakcji ogólnoustrojowej. Należą do nich wodnisty katar, łzawienie oczu, chrypka oraz kaszel. Jak już wspomniałam, dolegliwości ze strony układu pokarmowego, takie jak nudności, wymioty czy biegunka, również mogą być elementem reakcji alergicznej. Ważne jest, aby obserwować ich nasilenie i współwystępowanie z innymi objawami.
Wstrząs anafilaktyczny – objawy alarmowe, przy których musisz natychmiast wezwać pomoc
Wstrząs anafilaktyczny to najgroźniejsza i potencjalnie śmiertelna reakcja alergiczna. Wymaga natychmiastowej pomocy medycznej. Jego objawy pojawiają się gwałtownie i mogą obejmować:
- Gwałtowny spadek ciśnienia krwi, prowadzący do omdlenia lub utraty przytomności.
- Silne duszności, świszczący oddech, uczucie ucisku w klatce piersiowej.
- Obrzęk gardła, krtani, języka, utrudniający oddychanie i mówienie.
- Silne zawroty głowy, bladość, zimne poty.
W przypadku zaobserwowania któregokolwiek z tych symptomów należy niezwłocznie wezwać pogotowie ratunkowe. Poza wstrząsem anafilaktycznym istnieją rzadsze, ale bardzo ciężkie reakcje skórne, takie jak zespół Stevensa-Johnsona (SJS) czy toksyczna nekroliza naskórka (TEN), które również są stanami zagrożenia życia i wymagają pilnej hospitalizacji.
Podejrzewasz alergię na antybiotyk? Twój plan działania w 3 krokach
Kiedy pojawią się niepokojące objawy po zażyciu antybiotyku, kluczowe jest zachowanie spokoju i podjęcie odpowiednich działań. Pamiętaj, że w każdej sytuacji, gdy podejrzewasz alergię, najważniejsza jest konsultacja z lekarzem.
Krok 1: Skontaktuj się z lekarzem – dlaczego nigdy nie odstawiać leku na własną rękę?
Pierwszym i najważniejszym krokiem jest natychmiastowy kontakt z lekarzem – prowadzącym, rodzinnym lub pediatrą. Podkreślam to z całą stanowczością: nigdy nie odstawiaj leku na własną rękę! Samodzielne przerwanie antybiotykoterapii jest bardzo niebezpieczne. Może prowadzić do niedoleczenia infekcji, co z kolei sprzyja rozwojowi oporności bakterii na antybiotyki. Tylko lekarz, po ocenie Twojego stanu i objawów, może zadecydować o zmianie antybiotyku, modyfikacji dawki lub przerwaniu leczenia. W przypadku ciężkich objawów, takich jak duszność czy obrzęk języka, nie czekaj na kontakt z lekarzem rodzinnym – wezwij pogotowie ratunkowe.
Krok 2: Leczenie objawowe – jakie leki antyhistaminowe i maści może zalecić specjalista?
Lekarz, po ocenie sytuacji, może zalecić leczenie objawowe, które pomoże złagodzić dolegliwości. Najczęściej stosuje się:
- Leki przeciwhistaminowe (doustne): Skutecznie redukują swędzenie, pokrzywkę i inne objawy alergiczne, blokując działanie histaminy – substancji odpowiedzialnej za reakcję alergiczną.
- Maści i kremy łagodzące: Preparaty te, często zawierające kortykosteroidy (na receptę) lub składniki nawilżające i kojące (bez recepty), mogą przynieść ulgę w przypadku wysypki i podrażnień skórnych.
Pamiętaj, że wszelkie leki powinny być stosowane pod kontrolą lekarza, który dobierze odpowiedni preparat i dawkowanie.
Krok 3: Domowe sposoby na złagodzenie swędzenia – co przyniesie ulgę podrażnionej skórze?
Oprócz leczenia farmakologicznego, istnieją bezpieczne domowe sposoby, które mogą wspomóc łagodzenie swędzenia i podrażnień skóry. Nie zastępują one konsultacji lekarskiej, ale mogą przynieść ulgę:
- Chłodne okłady: Przykładanie zimnych kompresów na swędzące miejsca może zmniejszyć dyskomfort.
- Kąpiele z dodatkiem krochmalu lub płatków owsianych: Mają właściwości łagodzące i kojące podrażnioną skórę.
- Unikanie gorących kąpieli: Gorąca woda może nasilać swędzenie i wysuszać skórę.
- Luźna, bawełniana odzież: Pozwala skórze oddychać i minimalizuje podrażnienia mechaniczne.
- Delikatne środki myjące: Unikaj perfumowanych mydeł i żeli, które mogą dodatkowo podrażniać.
Które antybiotyki uczulają najczęściej? Poznaj grupy podwyższonego ryzyka
Nie wszystkie antybiotyki uczulają z taką samą częstotliwością. Istnieją pewne grupy leków, które statystycznie częściej wywołują reakcje alergiczne. Znajomość tych grup jest ważna zarówno dla pacjentów, jak i dla lekarzy.
Penicyliny na czele listy: dlaczego amoksycylina (składnik m. in. Augmentinu) jest częstym winowajcą?
Bez wątpienia, grupą antybiotyków, która najczęściej powoduje reakcje alergiczne, są antybiotyki beta-laktamowe. Do tej grupy należą popularne penicyliny, takie jak amoksycylina, często występująca w lekach złożonych, np. Augmentinie. Według danych Alab Laboratoria, deklarowany odsetek reakcji alergicznych na antybiotyki β-laktamowe wynosi około 15%. Warto jednak zaznaczyć, że badania weryfikują tę częstość jako niższą, co oznacza, że wiele zgłaszanych reakcji może nie być prawdziwą alergią, a jedynie skutkiem ubocznym lub zbiegiem okoliczności.
Cefalosporyny, sulfonamidy i inne – na jakie jeszcze leki warto uważać?
Oprócz penicylin, istnieją inne grupy antybiotyków, które również mogą wywoływać reakcje alergiczne. Należą do nich:
- Cefalosporyny: To kolejna duża grupa antybiotyków beta-laktamowych, często stosowana jako alternatywa dla penicylin.
- Sulfonamidy: Antybiotyki te, choć rzadziej stosowane niż kiedyś, również mogą być przyczyną uczuleń.
- Makrolidy: Do tej grupy należą takie leki jak azytromycyna czy klarytromycyna.
- Tetracykliny: Są to antybiotyki o szerokim spektrum działania, stosowane m.in. w leczeniu trądziku.
Reakcja na słońce to też alergia? Czym jest fototoksyczność po niektórych antybiotykach
Warto wspomnieć o zjawisku fototoksyczności, które może wystąpić po zażyciu niektórych antybiotyków, zwłaszcza tetracyklin. Nie jest to typowa alergia immunologiczna, ale raczej nadwrażliwość na światło słoneczne. Objawia się wysypką, zaczerwienieniem, a nawet pęcherzami na skórze wystawionej na słońce. W przeciwieństwie do alergii, fototoksyczność nie jest reakcją układu odpornościowego, lecz bezpośrednim uszkodzeniem komórek skóry przez lek pod wpływem promieniowania UV. Dlatego podczas kuracji niektórymi antybiotykami należy bezwzględnie unikać ekspozycji na słońce i stosować wysoką ochronę przeciwsłoneczną.
Uczulenie na antybiotyk u dziecka – co każdy rodzic powinien wiedzieć?
Uczulenie na antybiotyk u dziecka to temat, który budzi szczególne obawy u rodziców. Interpretacja objawów u maluchów bywa często bardziej skomplikowana, a szybka i właściwa reakcja jest kluczowa.Wysypka w trakcie infekcji – jak odróżnić alergię od objawów choroby?
Interpretacja wysypki u dzieci jest często trudna, ponieważ może być ona objawem samej infekcji wirusowej, a nie reakcją alergiczną na antybiotyk. Na przykład, w przypadku mononukleozy zakaźnej, podanie amoksycyliny może wywołać charakterystyczną wysypkę, która nie jest alergią, lecz specyficzną reakcją na połączenie wirusa i leku. To sprawia, że wielu rodziców zgłasza alergię na antybiotyk u dziecka, choć diagnostyka potwierdza ją w mniejszym odsetku przypadków. Według danych Alab Laboratoria, mimo że nawet 10% rodziców zgłasza alergię na antybiotyk u dziecka, diagnostyka potwierdza ją jedynie u 6-10% z tych przypadków. Dlatego tak ważne jest, aby nie wyciągać pochopnych wniosków i zawsze konsultować się z pediatrą.
Postępowanie w przypadku podejrzenia alergii u malucha – kiedy wystarczy telefon do pediatry, a kiedy jechać na SOR?
W przypadku podejrzenia alergii u dziecka, kluczowe jest odpowiednie postępowanie:- Łagodne objawy: Jeśli u dziecka pojawi się niewielka wysypka bez innych niepokojących symptomów (takich jak duszność, obrzęk, osłabienie), często wystarczy kontakt telefoniczny z pediatrą. Lekarz oceni sytuację i zdecyduje o dalszych krokach.
- Objawy alarmowe: W przypadku wystąpienia objawów takich jak duszność, obrzęk twarzy, warg lub języka, osłabienie, problemy z oddychaniem, nagła bladość, utrata przytomności, należy natychmiast udać się na SOR (Szpitalny Oddział Ratunkowy) lub wezwać pogotowie ratunkowe. Te objawy mogą świadczyć o rozwijającym się wstrząsie anafilaktycznym, który wymaga natychmiastowej interwencji medycznej.
Jak długo utrzymuje się wysypka i jak potwierdzić alergię na przyszłość?
Po ustąpieniu ostrych objawów alergii na antybiotyk pojawia się pytanie o długość trwania dolegliwości oraz o to, jak upewnić się, że podobna sytuacja nie powtórzy się w przyszłości. Odpowiednia diagnostyka i dokumentacja są kluczowe dla bezpieczeństwa pacjenta.
Kiedy znikną objawy? Realny czas potrzebny na regenerację skóry
Czas potrzebny na ustąpienie objawów alergicznych może być różny i zależy od nasilenia reakcji oraz indywidualnych predyspozycji organizmu. W przypadku łagodnej wysypki, takiej jak osutka plamisto-grudkowa czy pokrzywka, objawy zazwyczaj ustępują w ciągu kilku dni do dwóch tygodni po odstawieniu uczulającego leku. Skóra potrzebuje czasu na regenerację, a proces ten można wspomagać zaleconymi przez lekarza maściami i lekami przeciwhistaminowymi. W cięższych przypadkach, np. po wstrząsie anafilaktycznym, powrót do pełnej sprawności może trwać dłużej i wymagać dalszej obserwacji medycznej.
Diagnostyka alergii na leki: testy skórne, badania z krwi i testy prowokacyjne
Potwierdzenie alergii na antybiotyk jest niezwykle ważne, aby uniknąć ponownego podania uczulającego leku w przyszłości. Diagnostyka alergii na leki jest złożona i może obejmować kilka etapów:
- Testy skórne: Są to najczęściej wykonywane testy. Polegają na nałożeniu niewielkiej ilości podejrzanego antybiotyku na skórę (testy płatkowe, punktowe) lub wstrzyknięciu go śródskórnie. Obserwuje się reakcję skóry.
- Badania krwi (oznaczenie przeciwciał IgE): W niektórych przypadkach można zbadać obecność specyficznych przeciwciał IgE we krwi, które są odpowiedzialne za natychmiastowe reakcje alergiczne. Niestety, nie dla wszystkich antybiotyków dostępne są wiarygodne testy z krwi.
- Testy prowokacji lekiem: To najbardziej miarodajna metoda diagnostyczna, polegająca na kontrolowanym podaniu niewielkiej dawki podejrzanego antybiotyku pod ścisłym nadzorem medycznym. Wykonuje się je wyłącznie w warunkach szpitalnych, ze względu na ryzyko wystąpienia poważnej reakcji. Test prowokacji jest ostatecznym potwierdzeniem lub wykluczeniem alergii.
Przeczytaj również: Alternaria alternata - Alergia na pleśń - objawy, leczenie, profilaktyka
Adnotacja w dokumentacji medycznej – dlaczego to kluczowe dla Twojego bezpieczeństwa w przyszłości?
Po potwierdzeniu alergii na antybiotyk niezwykle ważne jest, aby informacja ta została odnotowana w dokumentacji medycznej pacjenta. Obejmuje to kartę zdrowia, historię choroby w systemie elektronicznym (EWP) oraz wszelkie inne dokumenty medyczne. Zawsze informuj lekarza i farmaceutę o swojej alergii przed rozpoczęciem jakiejkolwiek nowej terapii. Noszenie przy sobie karty informacyjnej o alergii na leki jest również dobrym nawykiem. To kluczowe dla Twojego bezpieczeństwa w przyszłości, ponieważ pozwala uniknąć ponownego podania uczulającego leku i potencjalnie groźnej reakcji, która mogłaby mieć poważne konsekwencje zdrowotne.