Przyjmowanie antybiotyków to często konieczność, która pozwala skutecznie zwalczać infekcje. Jednak w okresie wzmożonego nasłonecznienia, szczególnie latem, połączenie niektórych leków z ekspozycją na promienie UV może prowadzić do nieprzyjemnych, a nawet groźnych reakcji skórnych. Zrozumienie ryzyka i świadoma ochrona to klucz do bezpiecznego przejścia przez kurację, bez niepotrzebnych komplikacji.
Antybiotyk i słońce – jak chronić skórę przed niebezpiecznymi reakcjami
- Niektóre antybiotyki (np. tetracykliny, fluorochinolony) znacząco zwiększają wrażliwość skóry na promieniowanie słoneczne.
- Ekspozycja na słońce podczas antybiotykoterapii może prowadzić do reakcji fototoksycznych (jak silne oparzenie) lub fotoalergicznych (swędząca wysypka).
- Kluczowa jest kompleksowa ochrona: stosowanie wysokiego filtra SPF 50+, noszenie odzieży ochronnej i unikanie słońca w godzinach największego nasilenia.
- Ostrożność należy zachować nie tylko w trakcie leczenia, ale także przez pewien czas po jego zakończeniu, co może trwać nawet do kilku tygodni.
- W przypadku wystąpienia niepokojących objawów skórnych po ekspozycji na słońce, należy natychmiast skonsultować się z lekarzem.
- Dzieci wymagają podwójnej czujności ze względu na cieńszą i bardziej wrażliwą skórę.

Antybiotyk latem? Sprawdź, dlaczego to może być ryzykowne połączenie
Słońce jako "wzmacniacz" działań niepożądanych – o co właściwie chodzi?
Połączenie niektórych antybiotyków z ekspozycją na słońce może prowadzić do niepożądanych reakcji skórnych, znanych jako fotodermatozy. Nie jest to bezpośrednia interakcja leku z promieniami słonecznymi w sensie chemicznym, ale raczej uwrażliwienie skóry na promieniowanie ultrafioletowe (UV). Oznacza to, że substancja czynna antybiotyku, która gromadzi się w skórze, pod wpływem słońca staje się bardziej reaktywna, wywołując stan zapalny przypominający oparzenie lub reakcję alergiczną.
Warto podkreślić, że nie wszystkie antybiotyki wywołują takie reakcje. Jednak pewne grupy leków są znane z właściwości fotouczulających, co oznacza, że mają zdolność do wywoływania lub nasilania niekorzystnych reakcji skóry na światło. To właśnie te leki wymagają szczególnej ostrożności i ścisłego przestrzegania zaleceń dotyczących ochrony przeciwsłonecznej.
Czy każdy antybiotyk w połączeniu ze słońcem jest groźny?
Absolutnie nie każdy antybiotyk jest fotouczulający, co jest bardzo ważną informacją dla pacjentów. Ryzyko wystąpienia niepożądanych reakcji na słońce jest zróżnicowane i zależy od konkretnej substancji czynnej zawartej w leku. Niektóre grupy antybiotyków są znacznie bardziej problematyczne pod tym względem niż inne, ale istnieją też takie, które są uważane za stosunkowo bezpieczne i nie wymagają aż tak rygorystycznych środków ostrożności.
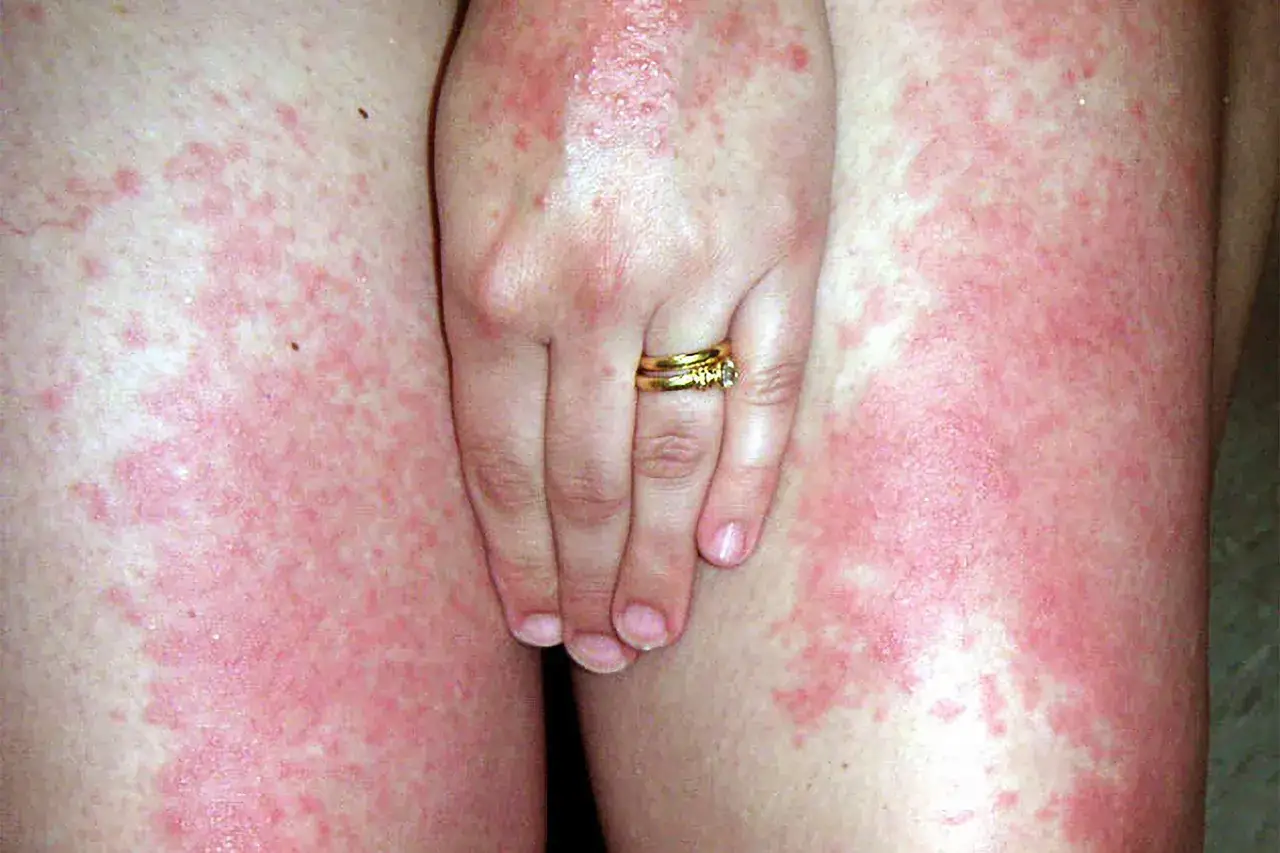
Jak skóra reaguje na słońce po antybiotyku? Dwa typy zagrożeń, które musisz znać
Wyróżnia się dwa główne typy reakcji skórnych, które mogą wystąpić po ekspozycji na słońce podczas antybiotykoterapii: reakcję fototoksyczną i fotoalergiczną. Choć obie są nieprzyjemne, różnią się mechanizmem powstawania i często wyglądem objawów.
Reakcja fototoksyczna: Dlaczego wyglądasz jak po ciężkim oparzeniu słonecznym?
Reakcja fototoksyczna jest znacznie częstsza i stanowi największe zagrożenie podczas przyjmowania antybiotyków fotouczulających. Jest to reakcja niezależna od układu odpornościowego, co oznacza, że może wystąpić u każdego, kto przyjmuje dany lek i zostanie wystawiony na odpowiednio silne promieniowanie UV. Jej nasilenie jest bezpośrednio zależne od dawki leku oraz intensywności ekspozycji na słońce.
Objawy reakcji fototoksycznej przypominają silne oparzenie słoneczne i pojawiają się stosunkowo szybko po ekspozycji na słońce – często już po kilku minutach lub godzinach. Typowe symptomy to intensywny rumień (zaczerwienienie), silny ból, obrzęk, a w cięższych przypadkach nawet pęcherze. Skóra staje się bardzo wrażliwa na dotyk, piecze i swędzi. Zmiany te zazwyczaj ograniczają się do obszarów skóry bezpośrednio wystawionych na działanie słońca.
Reakcja fotoalergiczna: Kiedy swędząca wysypka pojawia się z opóźnieniem?
Reakcja fotoalergiczna jest rzadsza niż fototoksyczna i ma podłoże immunologiczne. Oznacza to, że jest to rodzaj alergii, w której promieniowanie UV zmienia strukturę leku w skórze, tworząc związek, który jest rozpoznawany przez układ odpornościowy jako alergen. W przeciwieństwie do reakcji fototoksycznej, nie każdy pacjent doświadczy reakcji fotoalergicznej, ponieważ wymaga ona wcześniejszego uczulenia.
Objawy reakcji fotoalergicznej pojawiają się z opóźnieniem, zazwyczaj od 24 do 72 godzin po ekspozycji na słońce. Charakteryzują się swędzącą wysypką grudkową, przypominającą wyprysk kontaktowy. Zmiany mogą obejmować zarówno obszary wystawione na słońce, jak i te, które były osłonięte, co odróżnia ją od reakcji fototoksycznej. Może również dochodzić do lichenizacji (pogrubienia skóry) w przewlekłych przypadkach.
Które antybiotyki "nie lubią" słońca? Sprawdź, czy Twój lek jest na liście
| Grupa antybiotyków | Przykładowe substancje czynne | Typowe zastosowania | Ryzyko fotouczulenia |
|---|---|---|---|
| Tetracykliny | Doksycyklina, tetracyklina | Trądzik, borelioza, infekcje dróg oddechowych, infekcje skóry | Wysokie (głównie fototoksyczne) |
| Fluorochinolony | Ciprofloksacyna, ofloksacyna, lewofloksacyna | Zakażenia układu moczowego, oddechowego, pokarmowego, skóry | Wysokie (fototoksyczne i fotoalergiczne) |
| Sulfonamidy | Sulfametoksazol (często z trimetoprimem) | Zakażenia układu moczowego, oddechowego, pokarmowego | Umiarkowane do wysokiego |
| Cefalosporyny | Cefuroksym, cefaklor (niektóre) | Szerokie spektrum infekcji bakteryjnych | Niskie do umiarkowanego (niektóre substancje) |
| Makrolidy | Azytromycyna, klarytromycyna (rzadko) | Infekcje dróg oddechowych, skóry, atypowe zapalenia płuc | Niskie (rzadko) |
Tetracykliny (np. doksycyklina) – najwięksi wrogowie opalania
Tetracykliny, a w szczególności doksycyklina, są uważane za jedną z najczęstszych przyczyn reakcji fototoksycznych. Ich mechanizm działania sprawia, że łatwo gromadzą się w skórze, a pod wpływem promieniowania UV wywołują silne reakcje zapalne. Leki z tej grupy są szeroko stosowane w leczeniu wielu schorzeń, w tym przewlekłego trądziku, boreliozy, infekcji dróg oddechowych, a także niektórych infekcji skórnych. Pacjenci przyjmujący tetracykliny powinni być szczególnie ostrożni i bezwzględnie unikać słońca.
Fluorochinolony (np. ciprofloksacyna) – częsty wybór przy infekcjach, duże ryzyko w słońcu
Fluorochinolony, takie jak ciprofloksacyna, ofloksacyna czy lewofloksacyna, to kolejna grupa antybiotyków o wysokim potencjale fotouczulającym. Są to silne leki, często wybierane w leczeniu poważnych zakażeń, w tym zakażeń układu moczowego, dróg oddechowych, skóry czy przewodu pokarmowego. Niestety, ich stosowanie wiąże się ze znacznym ryzykiem wystąpienia reakcji fototoksycznych, a czasem także fotoalergicznych. Dlatego podczas kuracji fluorochinolonami ochrona przed słońcem jest absolutnie kluczowa.
Sulfonamidy i inne grupy leków – na co jeszcze zwrócić uwagę w apteczce?
Sulfonamidy, takie jak sulfametoksazol (często występujący w połączeniu z trimetoprimem), również mogą powodować reakcje fotouczulające. Są one stosowane w leczeniu infekcji bakteryjnych, w tym zakażeń dróg moczowych. Ponadto, warto pamiętać, że choć rzadziej, to niektóre cefalosporyny oraz makrolidy (np. azytromycyna, klarytromycyna) również mogą wykazywać działanie fotouczulające. Z tego powodu zawsze należy dokładnie zapoznać się z ulotką dołączoną do każdego leku, aby sprawdzić potencjalne działania niepożądane i zalecenia dotyczące ekspozycji na słońce.
Czy popularna amoksycylina jest bezpieczna? Wyjątki od reguły
Wśród szerokiej gamy antybiotyków, amoksycylina jest często wymieniana jako przykład leku, który jest stosunkowo bezpieczny pod względem reakcji na słońce. Jest to dobra wiadomość dla wielu pacjentów, ponieważ amoksycylina jest jednym z najczęściej przepisywanych antybiotyków, zwłaszcza w przypadku infekcji u dzieci. Choć zawsze należy zachować ogólną ostrożność i nie przesadzać z ekspozycją na słońce, ryzyko fotouczulenia przy amoksycylinie jest znacznie niższe niż w przypadku tetracyklin czy fluorochinolonów. Stanowi to ważny wyjątek od ogólnej zasady i daje pewien komfort w trakcie leczenia.
Ochrona to podstawa: Jak bezpiecznie przejść kurację antybiotykową w słoneczne dni?
SPF 50 to absolutne minimum – jak prawidłowo stosować filtry?
Stosowanie kremów z filtrem przeciwsłonecznym to absolutna podstawa ochrony podczas antybiotykoterapii fotouczulającej. Należy pamiętać o kilku kluczowych zasadach:
- Wybierz odpowiedni filtr: Zawsze stosuj krem z filtrem o bardzo wysokim współczynniku ochrony przeciwsłonecznej (SPF) – minimum 50 lub 50+. Upewnij się, że produkt chroni zarówno przed promieniowaniem UVA, jak i UVB.
- Aplikuj obficie: Nie oszczędzaj na ilości. Aby filtr działał skutecznie, należy nałożyć grubą warstwę kremu na wszystkie odkryte partie ciała. Przyjmuje się, że na całe ciało dorosłej osoby potrzeba około 30 ml (dwie łyżki stołowe) produktu.
- Stosuj regularnie: Aplikuj krem co najmniej 20-30 minut przed wyjściem na słońce, aby składniki aktywne miały czas na wchłonięcie i utworzenie bariery ochronnej.
- Reaplikuj często: Powtarzaj aplikację co 2-3 godziny, a także natychmiast po każdej kąpieli, intensywnym poceniu się czy wytarciu skóry ręcznikiem, nawet jeśli produkt jest wodoodporny.
- Wybieraj produkty wodoodporne: Jeśli planujesz aktywność fizyczną lub przebywanie w wodzie, wybierz filtry wodoodporne, które dłużej utrzymują się na skórze.
Ubranie jako tarcza: Dlaczego długi rękaw i kapelusz to Twoi sprzymierzeńcy?
Ubranie stanowi fizyczną i bardzo skuteczną barierę przed szkodliwym promieniowaniem UV. Podczas antybiotykoterapii fotouczulającej, nawet w upalne dni, warto postawić na odzież ochronną. Długie rękawy i długie spodnie wykonane z gęsto tkanych materiałów (np. bawełna, len) skutecznie chronią skórę przed słońcem. Jasne kolory mogą być bardziej komfortowe, ponieważ odbijają światło.
Nie zapominajmy o nakryciu głowy – kapelusz z szerokim rondem to doskonały sposób na ochronę twarzy, uszu i karku. Okulary przeciwsłoneczne z filtrem UV są z kolei niezbędne do ochrony delikatnej skóry wokół oczu oraz samych gałek ocznych. Pamiętaj, że im więcej ciała jest zakryte, tym mniejsze ryzyko wystąpienia reakcji.
Zapomnij o solarium – sztuczne promieniowanie jest równie niebezpieczne
Wiele osób błędnie uważa, że solarium to bezpieczniejsza alternatywa dla naturalnego słońca. Nic bardziej mylnego! Lampy w solarium emitują promieniowanie UV, które jest równie, a często nawet bardziej intensywne i skoncentrowane niż naturalne światło słoneczne. Dlatego podczas antybiotykoterapii fotouczulającej, korzystanie z solarium jest bezwzględnie zabronione. Ryzyko wystąpienia silnych reakcji skórnych jest w tym przypadku ogromne i może prowadzić do poważnych konsekwencji zdrowotnych. Unikaj solarium zarówno w trakcie leczenia, jak i przez cały okres "karencji słonecznej" po jego zakończeniu.
Jak długo po zakończeniu kuracji trzeba unikać słońca? Kluczowe zasady
Dlaczego odstawienie leku nie oznacza natychmiastowego bezpieczeństwa?
Wiele osób myśli, że po przyjęciu ostatniej tabletki antybiotyku można od razu wrócić do normalnej ekspozycji na słońce. Niestety, to błędne założenie. Substancje czynne leku nie znikają z organizmu natychmiast po odstawieniu. Mogą one pozostawać w krwiobiegu, a co ważniejsze – w tkankach skóry – przez pewien czas. Dopóki te cząsteczki leku są obecne w skórze, ryzyko fotouczulenia utrzymuje się. Organizm potrzebuje czasu na całkowite wydalenie leku i przywrócenie naturalnej wrażliwości skóry na promieniowanie UV.
Od kilku dni do kilku tygodni – od czego zależy okres "karencji słonecznej"?
Okres, przez który należy zachować szczególną ostrożność po zakończeniu antybiotykoterapii fotouczulającej, jest zmienny. Zazwyczaj wynosi on od kilku dni do nawet dwóch tygodni, a w niektórych przypadkach, przy lekach o długim okresie półtrwania, może być dłuższy. Według danych Medme.pl, ostrożność należy zachować przez co najmniej 7-14 dni po zakończeniu kuracji, ale w przypadku niektórych leków ten okres może być dłuższy. Dokładny czas zależy od kilku czynników, takich jak:
- Rodzaj antybiotyku: Różne leki mają różny okres półtrwania i tempo eliminacji z organizmu.
- Dawka i długość kuracji: Im wyższa dawka i dłuższy czas przyjmowania leku, tym dłużej może on pozostawać w organizmie.
- Indywidualne cechy organizmu: Metabolizm i funkcja nerek czy wątroby u każdego pacjenta mogą wpływać na szybkość eliminacji leku.
Zawsze zalecam, aby w celu uzyskania precyzyjnych informacji dotyczących konkretnego leku, skonsultować się z lekarzem prowadzącym lub farmaceutą. To oni najlepiej doradzą, jak długo należy zachować szczególną czujność.
Stało się – pojawiła się wysypka. Co robić, gdy wystąpi reakcja na słońce?
Pierwsza pomoc: Jak złagodzić objawy w domu?
Jeśli mimo podjętych środków ostrożności zauważysz u siebie niepokojące objawy skórne po ekspozycji na słońce, ważne jest, aby działać szybko i odpowiedzialnie. Oto kroki, które możesz podjąć w ramach pierwszej pomocy:
- Natychmiast unikaj słońca: Przejdź do cienia lub do pomieszczenia. Dalsza ekspozycja tylko pogorszy sytuację.
- Schłodź skórę: Stosuj chłodne okłady (np. z zimnej wody lub żelu aloesowego) na dotknięte obszary. Pomogą one zmniejszyć ból, pieczenie i obrzęk.
- Zastosuj łagodne emolienty: Użyj nawilżających, hipoalergicznych balsamów lub kremów, które pomogą ukoić podrażnioną skórę i wspomóc jej regenerację. Unikaj produktów z alkoholem, perfumami czy innymi potencjalnie drażniącymi składnikami.
- Rozważ leki przeciwhistaminowe: Jeśli objawom towarzyszy silne swędzenie (szczególnie w przypadku reakcji fotoalergicznej), po konsultacji z farmaceutą możesz rozważyć doustne leki przeciwhistaminowe, które pomogą złagodzić ten objaw.
Kiedy bezwzględnie należy skontaktować się z lekarzem?
Choć domowe sposoby mogą przynieść ulgę, w niektórych sytuacjach konieczna jest natychmiastowa konsultacja lekarska. Nie zwlekaj z wizytą u specjalisty, jeśli zauważysz:
- Silny ból, rozległe pęcherze lub sączące się rany: Mogą wskazywać na poważne oparzenie lub reakcję skórną wymagającą interwencji medycznej.
- Gorączka lub objawy ogólnoustrojowe: Takie jak dreszcze, osłabienie, nudności, które mogą świadczyć o poważniejszej reakcji organizmu.
- Rozległa wysypka: Szczególnie jeśli szybko się rozprzestrzenia lub obejmuje duże partie ciała.
- Objawy ciężkiej reakcji alergicznej: Takie jak trudności w oddychaniu, obrzęk twarzy, ust lub gardła, zawroty głowy. W takim przypadku należy natychmiast wezwać pogotowie ratunkowe.
- Brak poprawy po domowych metodach: Jeśli objawy nie ustępują lub nasilają się pomimo stosowania pierwszej pomocy.
Antybiotyk a słońce u dziecka – dlaczego tu trzeba zachować podwójną czujność?
Cieńsza skóra, większe ryzyko: Specyfika reakcji u najmłodszych
Dzieci są szczególnie narażone na negatywne skutki ekspozycji na słońce podczas antybiotykoterapii fotouczulającej, i to z kilku powodów. Ich skóra jest znacznie cieńsza i delikatniejsza niż u dorosłych, co sprawia, że promieniowanie UV łatwiej penetruje głębsze warstwy naskórka i skóry właściwej. Dodatkowo, niedojrzały system termoregulacji u dzieci sprawia, że są one bardziej podatne na przegrzanie, co w połączeniu z reakcją fotouczulającą może prowadzić do szybszego i bardziej intensywnego rozwoju objawów. Większa powierzchnia ciała w stosunku do masy również zwiększa ryzyko i intensywność reakcji, sprawiając, że każde oparzenie czy wysypka mogą być dla malucha znacznie groźniejsze.
Przeczytaj również: Ibuprom a ibuprofen - Nazwa handlowa czy substancja czynna?
Zasady ochrony przeciwsłonecznej podczas leczenia dziecka
Z uwagi na wspomnianą wrażliwość, zasady ochrony przeciwsłonecznej u dzieci podczas antybiotykoterapii muszą być przestrzegane z podwójną czujnością i rygorem. Należy bezwzględnie stosować wszystkie dostępne metody ochrony: kremy z filtrem SPF 50+, najlepiej mineralne, przeznaczone dla dzieci, aplikowane obficie i regularnie. Konieczne jest noszenie odzieży ochronnej – długich rękawów, długich spodni, kapeluszy z szerokim rondem. Najważniejsze jest jednak unikanie bezpośredniej ekspozycji na słońce, szczególnie w godzinach jego największej intensywności (między 10:00 a 16:00). Preferowane są zabawy w cieniu. Ochrona przeciwsłoneczna u dzieci to priorytet, a w przypadku leków fotouczulających staje się absolutną koniecznością.
Ulotka leku to nie formalność – dlaczego jej czytanie może uratować Twoją skórę?
W dzisiejszym zabieganym świecie często pomijamy czytanie ulotek dołączonych do leków, traktując je jako zbędną formalność. To duży błąd, zwłaszcza w kontekście antybiotykoterapii i ekspozycji na słońce. Ulotka jest skarbnicą kluczowych informacji o danym preparacie, w tym o jego potencjalnych działaniach niepożądanych.
To właśnie w ulotce znajdziesz precyzyjne ostrzeżenia dotyczące fotouczulania, a także konkretne zalecenia dotyczące ochrony przed słońcem podczas kuracji. Producent leku ma obowiązek umieścić tam wszystkie istotne dane, które mogą wpłynąć na bezpieczeństwo pacjenta. Zatem, zanim rozpoczniesz przyjmowanie jakiegokolwiek antybiotyku, poświęć kilka minut na dokładne przeczytanie ulotki. To ostateczne źródło informacji, które uzupełnia porady lekarza i farmaceuty, i może dosłownie uratować Twoją skórę przed nieprzyjemnymi i groźnymi reakcjami.

