W obliczu antybiotykoterapii, która choć ratuje życie, może znacząco naruszyć równowagę mikroflory jelitowej, pojawia się kluczowe pytanie: jak prawidłowo stosować probiotyki? Ten artykuł dostarczy Ci kompleksowych i praktycznych wskazówek, które pomogą skutecznie chronić Twój organizm i zminimalizować negatywne skutki leczenia.
Probiotyk po antybiotyku z odstępem 2-3 godzin to klucz do ochrony jelit
- Zawsze zachowuj odstęp 2-3 godzin między przyjęciem probiotyku a antybiotyku, aby probiotyk nie został zniszczony.
- Preferowaną kolejnością jest przyjęcie probiotyku po antybiotyku.
- Wyjątkiem jest Saccharomyces boulardii, który można przyjmować jednocześnie z antybiotykiem ze względu na jego naturalną odporność.
- Najskuteczniejsze szczepy to Lactobacillus rhamnosus GG i Saccharomyces boulardii.
- Kontynuuj probiotykoterapię przez cały czas antybiotykoterapii i co najmniej 7-14 dni (lub do 4-6 tygodni) po jej zakończeniu.
- Wybieraj probiotyki oznaczone jako lek lub z precyzyjnie określonym składem szczepów.
Dlaczego moment przyjęcia probiotyku w trakcie antybiotykoterapii jest kluczowy?
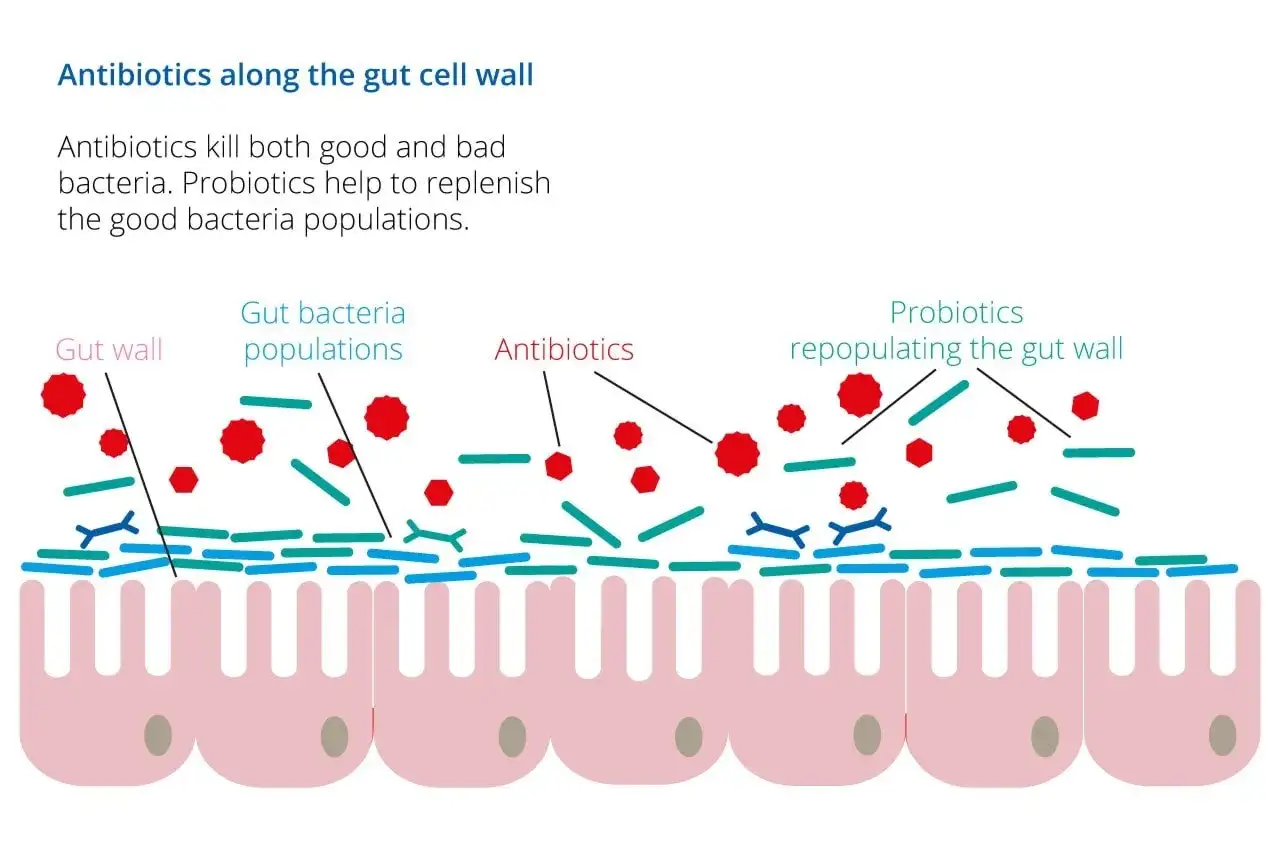
Antybiotyki to niezwykle skuteczne leki, które ratują życie, zwalczając infekcje bakteryjne. Jednak ich działanie, choć celowane w patogeny, często jest niestety nieselektywne. Oznacza to, że oprócz szkodliwych bakterii, niszczą również te pożyteczne, które naturalnie zasiedlają nasze jelita i są fundamentem zdrowia. Właśnie dlatego precyzyjne określenie momentu przyjęcia probiotyku jest tak istotne dla jego skuteczności. Moim zdaniem, to jeden z najważniejszych aspektów całej probiotykoterapii osłonowej – niewłaściwe dawkowanie może zniweczyć cały wysiłek i koszty.
Jak antybiotyk wpływa na Twoje jelita? Mechanizm działania, o którym musisz wiedzieć
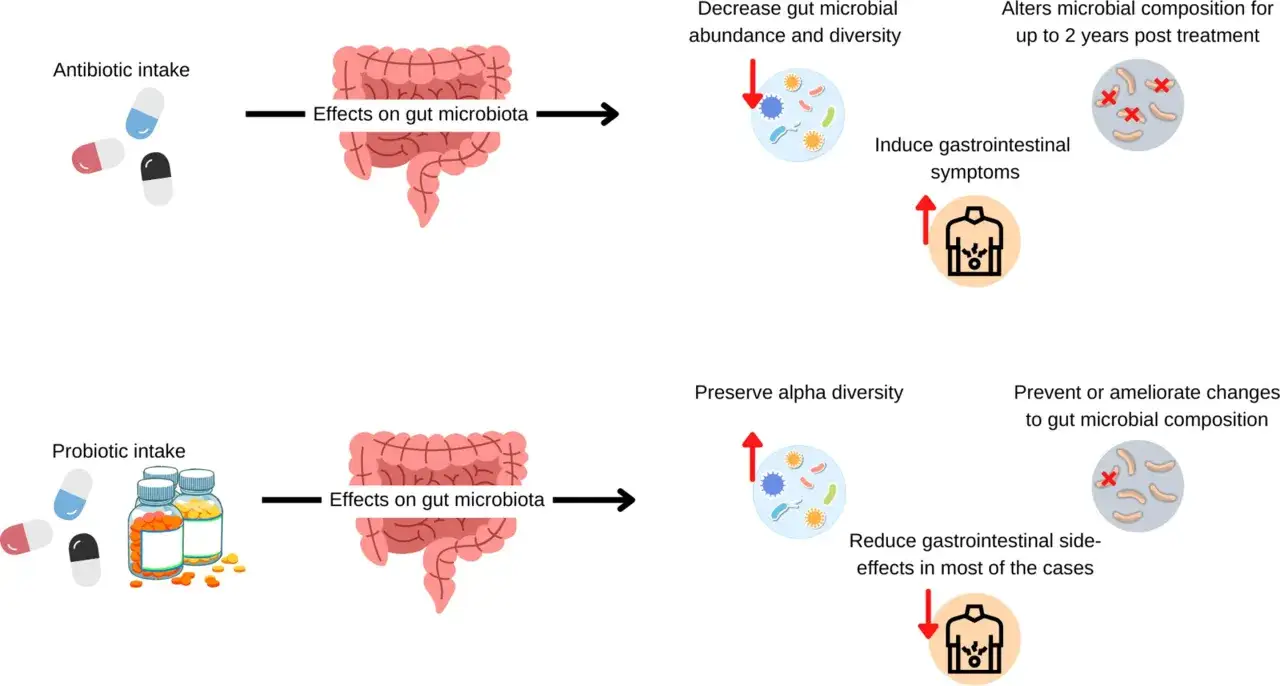
Antybiotyki działają na bakterie na różne sposoby – mogą hamować ich wzrost (działanie bakteriostatyczne) lub je zabijać (działanie bakteriobójcze). Problem polega na tym, że nie rozróżniają one "dobrych" od "złych" bakterii. Gdy przyjmujesz antybiotyk, jego substancje czynne trafiają do układu pokarmowego i eliminują szerokie spektrum drobnoustrojów. To prowadzi do zjawiska zwanego dysbiozą, czyli zaburzenia równowagi mikrobiologicznej w jelitach. Zmniejsza się liczba pożytecznych bakterii, a ich miejsce mogą zająć patogeny, takie jak na przykład grzyby z rodzaju Candida czy bakterie Clostridioides difficile, które w normalnych warunkach są kontrolowane przez zdrową mikroflorę.
Konsekwencje pominięcia osłony – czym ryzykujesz, nie biorąc probiotyku?
Brak odpowiedniej osłony probiotycznej podczas antybiotykoterapii może prowadzić do szeregu nieprzyjemnych i potencjalnie groźnych konsekwencji. Najczęstszą z nich jest biegunka poantybiotykowa (AAD - Antibiotic-Associated Diarrhea), która dotyka nawet 5-30% pacjentów. Jest ona wynikiem zaburzenia równowagi flory jelitowej i namnażania się patogenów. Ale to nie wszystko. Ryzykujesz również:
- Zwiększoną podatnością na infekcje, zwłaszcza grzybicze (np. kandydoza jamy ustnej czy pochwy), ponieważ osłabiona flora bakteryjna przestaje pełnić funkcje ochronne.
- Osłabieniem odporności, gdyż zdrowe jelita są kluczowym elementem naszego układu immunologicznego.
- Dolegliwościami trawiennymi, takimi jak wzdęcia, bóle brzucha, zaparcia lub niestrawność.
Co więcej, długoterminowe skutki dysbiozy mogą być poważniejsze i obejmować zwiększone ryzyko rozwoju chorób zapalnych jelit czy alergii. Dlatego tak ważne jest, aby nie lekceważyć roli probiotyków w tym okresie.
Probiotyk przed czy po antybiotyku? Poznaj złotą zasadę dawkowania
To pytanie, które słyszę bardzo często i które budzi wiele wątpliwości. Kluczową informacją, którą chcę przekazać, jest to, że najważniejszy jest odstęp czasowy między przyjęciem probiotyku a antybiotyku, a niekoniecznie sama kolejność. Jeśli jednak mam wskazać preferowaną opcję, to większość ekspertów, w tym dane z Doz.pl, skłania się ku przyjmowaniu probiotyku po antybiotyku. To pozwala zminimalizować ryzyko bezpośredniego zniszczenia pożytecznych bakterii.
Jaki jest bezpieczny odstęp czasowy, którego należy bezwzględnie przestrzegać?
Złotą zasadą, której należy bezwzględnie przestrzegać, jest zachowanie odstępu 2-3 godzin między przyjęciem probiotyku a antybiotyku. Ten czas jest absolutnie kluczowy. Dlaczego? Antybiotyk, który właśnie zażyłeś, krąży w Twoim organizmie i działa. Jeśli probiotyk zostanie przyjęty zbyt szybko, istnieje wysokie ryzyko, że żywe kultury bakterii zawarte w probiotyku zostaną zniszczone przez antybiotyk, zanim zdążą dotrzeć do jelit i rozpocząć swoje korzystne działanie. W efekcie, cała probiotykoterapia może okazać się nieskuteczna.
Czy kolejność ma znaczenie? Kiedy probiotyk, a kiedy antybiotyk?
Jak wspomniałam, odstęp czasowy jest priorytetem. Jednakże, jeśli chodzi o kolejność, to zazwyczaj zaleca się przyjmowanie probiotyku po antybiotyku. Argumentacja jest prosta: antybiotyk ma za zadanie zwalczyć infekcję, a po jego zażyciu, po 2-3 godzinach, jego stężenie w układzie pokarmowym jest już na tyle wysokie, że "wykonuje swoją pracę". Wtedy probiotyk ma szansę dotrzeć do jelit, gdzie może zacząć działać osłonowo, uzupełniając florę bakteryjną, która została naruszona. Przyjmowanie probiotyku przed antybiotykiem również jest możliwe, o ile zachowany zostanie ten sam 2-3 godzinny odstęp, ale opcja "po" jest częściej rekomendowana ze względów praktycznych i bezpieczeństwa działania probiotyku.
Wyjątek potwierdzający regułę – który probiotyk możesz przyjąć razem z antybiotykiem?
W każdej regule są wyjątki, a w przypadku probiotykoterapii jest nim Saccharomyces boulardii. Ten specyficzny szczep drożdży probiotycznych jest naturalnie odporny na działanie większości antybiotyków. Dzięki tej właściwości, preparaty zawierające Saccharomyces boulardii mogą być przyjmowane jednocześnie z antybiotykiem, bez konieczności zachowywania odstępu czasowego. To bardzo wygodne rozwiązanie, zwłaszcza dla osób, które mają problem z pamiętaniem o wielu godzinach przyjmowania leków. Warto jednak zawsze upewnić się, że wybrany preparat zawiera wyłącznie ten szczep, jeśli planujemy takie jednoczesne podawanie.

Nie każdy probiotyk działa tak samo: Jak wybrać najskuteczniejszy preparat osłonowy?
To bardzo ważne, aby zrozumieć, że określenie "probiotyk" jest bardzo szerokie. To trochę jak powiedzenie "samochód" – są małe miejskie auta i potężne ciężarówki, a każdy z nich służy do czegoś innego. Podobnie jest z probiotykami: probiotyk probiotykowi nierówny. Kluczem do skutecznej ochrony jest wybór preparatu zawierającego odpowiednie szczepy, których działanie zostało potwierdzone badaniami klinicznymi. Nie wystarczy po prostu wziąć "jakikolwiek" probiotyk.
Na jakie nazwy i symbole na opakowaniu zwrócić uwagę? Klucz do wyboru dobrego szczepu
Kupując probiotyk, nie patrz tylko na ogólną nazwę "probiotyk". Szukaj preparatów, które mają precyzyjnie określony skład, w tym rodzaj, gatunek i oznaczenie literowo-cyfrowe szczepu. Przykładowo, zamiast "bakterie kwasu mlekowego", szukaj czegoś w rodzaju "Lactobacillus rhamnosus GG" lub "Bifidobacterium lactis BB-12". To oznaczenie literowo-cyfrowe jest jak "nazwisko" szczepu i gwarantuje, że dany preparat zawiera dokładnie ten szczep, którego skuteczność została udokumentowana naukowo. Bez tego oznaczenia, nie mamy pewności, co tak naprawdę przyjmujemy i czy dany szczep w ogóle ma udowodnione działanie w kontekście biegunki poantybiotykowej.
Lactobacillus rhamnosus GG i Saccharomyces boulardii – dlaczego to Twoi najwięksi sojusznicy?
Wśród wielu dostępnych szczepów probiotycznych, dwa zasługują na szczególną uwagę, gdy mowa o antybiotykoterapii: Lactobacillus rhamnosus GG oraz wspomniany już Saccharomyces boulardii. Ich skuteczność w zapobieganiu biegunce poantybiotykowej jest najlepiej udokumentowana w badaniach klinicznych. Lactobacillus rhamnosus GG to jeden z najlepiej przebadanych szczepów bakteryjnych, który pomaga w odbudowie flory jelitowej i zmniejsza ryzyko AAD. Z kolei Saccharomyces boulardii, jako drożdże, oferuje dodatkową korzyść w postaci odporności na antybiotyki, co czyni go idealnym wyborem do stosowania równoległego. Często zaleca się stosowanie preparatów zawierających jeden z tych szczepów lub ich połączenie, aby zapewnić kompleksową ochronę.
Lek czy suplement diety? Czym się kierować przy aptecznej półce
Na aptecznych półkach znajdziesz probiotyki zarejestrowane jako leki oraz te jako suplementy diety. Różnica jest fundamentalna i ma ogromne znaczenie dla Twojego zdrowia. Probiotyk o statusie leku przechodzi rygorystyczne badania kliniczne, które potwierdzają jego skuteczność, bezpieczeństwo oraz deklarowany skład i liczbę żywych kultur bakterii. Masz pewność, że to, co jest na opakowaniu, faktycznie znajduje się w kapsułce i działa. Suplementy diety, choć mogą być wartościowe, nie podlegają tak ścisłym regulacjom. Ich skład i deklarowana liczba szczepów mogą różnić się od rzeczywistości, a ich skuteczność rzadko jest potwierdzana w badaniach klinicznych. Dlatego, jeśli zależy Ci na maksymalnej skuteczności i pewności, wybieraj probiotyki zarejestrowane jako leki lub te, które mają precyzyjnie określony skład szczepów i udokumentowane działanie. Poniżej przedstawiam kluczowe różnice:
| Kryterium | Probiotyk jako lek | Probiotyk jako suplement diety |
|---|---|---|
| Regulacje prawne | Podlega rygorystycznym wymogom farmaceutycznym | Podlega regulacjom dotyczącym żywności |
| Badania kliniczne | Musi mieć udokumentowaną skuteczność i bezpieczeństwo | Nie ma wymogu przeprowadzania badań klinicznych |
| Skład | Precyzyjnie określony, kontrolowany i gwarantowany | Deklarowany skład może różnić się od rzeczywistego |
| Dawka | Standaryzowana i kontrolowana | Może być zmienna, brak gwarancji stabilności szczepów |
| Wskazania | Konkretne wskazania terapeutyczne | Ogólne wsparcie zdrowia, brak wskazań leczniczych |
| Kontrola jakości | Bardzo wysoka, na każdym etapie produkcji | Niższa, skupiona na bezpieczeństwie ogólnym |
Jak długo wspierać jelita? Kluczowe pytanie o czas trwania kuracji probiotykiem
Wielu pacjentów, po zakończeniu antybiotykoterapii, natychmiast przestaje przyjmować probiotyki. To błąd, który może zniweczyć część dotychczasowych wysiłków. Odbudowa mikroflory jelitowej to proces, który wymaga czasu i konsekwencji. Nie jest to sprint, lecz maraton. Z mojego doświadczenia wynika, że to właśnie długość probiotykoterapii po zakończeniu leczenia jest często niedoceniana.
Czy zakończenie antybiotykoterapii to koniec przyjmowania probiotyku?
Zdecydowanie nie! Zakończenie antybiotykoterapii nie oznacza, że Twoje jelita natychmiast wracają do pełnej równowagi. Antybiotyk mógł już zostać wydalony z organizmu, ale szkody w mikroflorze jelitowej nadal istnieją. Kontynuowanie probiotykoterapii po zakończeniu antybiotyku jest niezbędne dla pełnej regeneracji i odbudowy zniszczonych ekosystemów bakteryjnych. Pomaga to nie tylko w zapobieganiu nawrotom biegunki poantybiotykowej, ale także w przywróceniu naturalnej bariery ochronnej jelit i wzmocnieniu odporności.
Ile tygodni po kuracji warto kontynuować osłonę, by w pełni odbudować florę bakteryjną?
Zaleca się, aby probiotykoterapię kontynuować przez co najmniej 7-14 dni po zakończeniu przyjmowania antybiotyku. W niektórych przypadkach, zwłaszcza po długotrwałej lub intensywnej antybiotykoterapii, a także u osób z osłabioną odpornością czy nawracającymi problemami jelitowymi, ten okres może być wydłużony nawet do 4-6 tygodni. Długość ta może zależeć od indywidualnych czynników, takich jak ogólny stan zdrowia, rodzaj i czas trwania antybiotykoterapii oraz reakcja organizmu. Pamiętaj, że celem jest nie tylko "przetrwanie" antybiotykoterapii, ale pełna odbudowa zdrowej i zróżnicowanej mikroflory jelitowej.
Najczęstsze błędy podczas stosowania probiotyków – sprawdź, czy ich nie popełniasz
Nawet najlepiej dobrane probiotyki mogą okazać się nieskuteczne, jeśli popełnimy podstawowe błędy w ich stosowaniu. Chcę Ci pomóc ich uniknąć, bo często wynikają one po prostu z niewiedzy.
Mit "wystarczy kefir": Czy naturalne probiotyki są wystarczającą ochroną?
Wiele osób uważa, że regularne spożywanie produktów fermentowanych, takich jak kefir, jogurt naturalny, maślanka czy kiszonki, w pełni zastąpi celowaną probiotykoterapię podczas antybiotykoterapii. To niestety mit. Choć te produkty są bardzo korzystne dla zdrowia jelit i powinny być elementem zdrowej diety, to zazwyczaj:
- Zawierają niewystarczające dawki konkretnych szczepów probiotycznych, które są niezbędne do skutecznej ochrony przed skutkami antybiotyków.
- Nie mają precyzyjnie określonych szczepów o udokumentowanym działaniu w kontekście biegunki poantybiotykowej.
- Ich skład mikrobiologiczny jest zmienny i niekontrolowany.
Dlatego, choć warto je włączyć do diety, podczas antybiotykoterapii zalecam stosowanie specjalistycznych preparatów probiotycznych, które zostały stworzone z myślą o wsparciu jelit w tak trudnym okresie.
Popijanie gorącym napojem – jak prosta czynność może zniweczyć cały efekt?
To jeden z najczęściej popełnianych błędów. Probiotyki zawierają żywe kultury bakterii, które są bardzo wrażliwe na wysoką temperaturę. Popijanie kapsułki probiotyku gorącą herbatą, kawą czy nawet bardzo ciepłą wodą może spowodować ich natychmiastowe zniszczenie. W efekcie, zamiast dostarczyć do jelit miliony pożytecznych mikroorganizmów, dostarczamy martwe resztki, które nie spełnią swojej funkcji. Zawsze przyjmuj probiotyki z chłodną lub letnią wodą, aby zapewnić im optymalne warunki do przeżycia i działania.
Przeczytaj również: Klemastyna - na co pomaga i kiedy uważać?
Przyjmowanie probiotyku na czczo – pomaga czy szkodzi?
Kwestia przyjmowania probiotyków na czczo jest bardziej złożona i zależy od konkretnego szczepu oraz formy preparatu. Niektóre szczepy probiotyczne są bardziej odporne na kwaśne środowisko żołądka i mogą być przyjmowane na czczo, aby szybciej dotrzeć do jelit. Inne natomiast, zwłaszcza te mniej odporne na kwas żołądkowy, mogą wymagać towarzystwa posiłku. Posiłek działa jak bufor, który tymczasowo podnosi pH w żołądku, chroniąc bakterie przed zniszczeniem. Dlatego zawsze, ale to zawsze należy sprawdzić zalecenia producenta na opakowaniu konkretnego preparatu probiotycznego. To najpewniejsza droga do maksymalizacji jego skuteczności.

