Wydzielina z ucha, znana w medycynie jako otorea, to objaw, który niemal zawsze budzi niepokój. Jest to każdy płyn, który nie jest naturalną woskowiną, a wydostaje się z przewodu słuchowego, sygnalizując potencjalny problem zdrowotny. Właśnie dlatego tak ważne jest, aby zrozumieć, co może oznaczać ten symptom, jakie są jego możliwe przyczyny i kiedy należy bezzwłocznie szukać pomocy medycznej, pamiętając, że według danych mp.pl, wydzielina z ucha zawsze wymaga diagnostyki.
Ten artykuł ma za zadanie dostarczyć rzetelnych i uświadamiających zagrożenia informacji, które pomogą Ci zidentyfikować potencjalne przyczyny wycieku, rozpoznać towarzyszące objawy i podjąć świadome decyzje dotyczące dalszego postępowania.
Wydzielina z ucha: Co musisz wiedzieć o jej przyczynach i kiedy szukać pomocy
- Wydzielina z ucha (otorea) to każda inna niż woskowina substancja wydostająca się z przewodu słuchowego, zawsze wymagająca diagnostyki.
- Kolor i konsystencja wydzieliny (np. ropna, wodnista, krwista) dostarczają kluczowych wskazówek diagnostycznych.
- Najczęstsze przyczyny to infekcje (zapalenie ucha zewnętrznego i środkowego), urazy mechaniczne oraz obecność ciała obcego.
- Towarzyszące objawy, takie jak ból, gorączka, pogorszenie słuchu czy zawroty głowy, mogą wskazywać na powagę sytuacji.
- W niektórych przypadkach, np. po urazie głowy lub z objawami neurologicznymi, konieczna jest natychmiastowa konsultacja lekarska.
- Samodzielne płukanie ucha lub manipulowanie w nim przy aktywnym wycieku jest niebezpieczne i może prowadzić do powikłań.
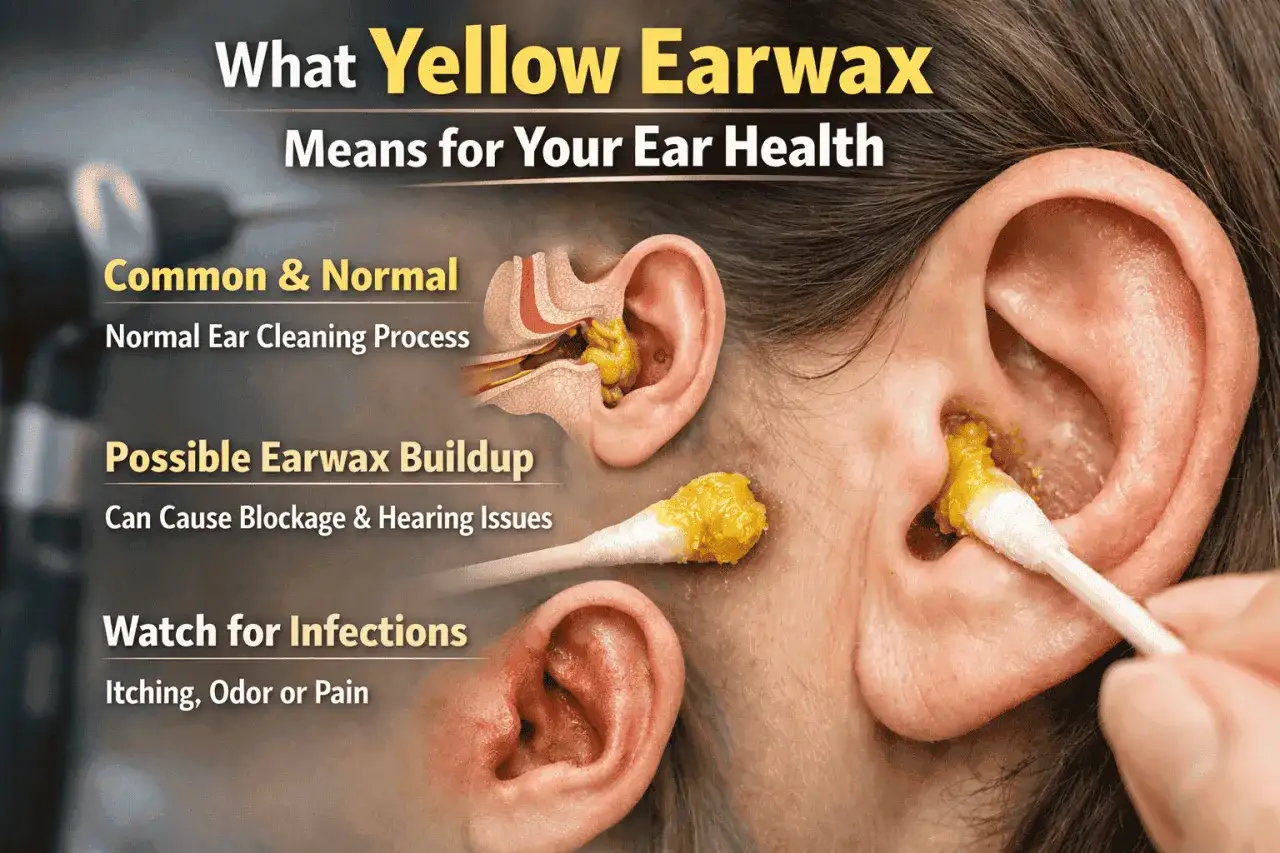
Co kolor i konsystencja wydzieliny mówią o zdrowiu Twojego ucha?
Wydzielina z ucha, czyli otorea, to każdy płyn inny niż woskowina, który wydostaje się z przewodu słuchowego. Jest to objaw chorobowy, który zawsze wymaga diagnostyki, ponieważ jego barwa i konsystencja mogą dostarczyć cennych wskazówek na temat leżącej u podstawy przyczyny.
Kiedy zauważasz żółty lub zielony ropny wyciek, najczęściej wskazuje to na infekcję bakteryjną. Może być to objaw ostrego zapalenia ucha środkowego z perforacją błony bębenkowej, szczególnie często występującego u dzieci, lub zapalenia ucha zewnętrznego. Taka wydzielina często ma również nieprzyjemny zapach, co dodatkowo potwierdza obecność infekcji.
Przezroczysta i wodnista wydzielina może pojawić się na początku stanu zapalnego, w przebiegu infekcji wirusowej lub jako reakcja alergiczna. Jednakże, i to jest niezwykle ważne, po urazie głowy przezroczysta wydzielina może być płynem mózgowo-rdzeniowym, co jest stanem bezpośredniego zagrożenia życia i wymaga natychmiastowej interwencji medycznej.
Jeśli wyciek ma domieszkę krwi (jest krwisty lub ropno-krwisty), może to świadczyć o urazie przewodu słuchowego – na przykład spowodowanym nieostrożnym użyciem patyczka do uszu. Może również wskazywać na pęknięcie błony bębenkowej, ostre zapalenie, a w bardzo rzadkich przypadkach, niestety, może być objawem nowotworu ucha.
Brązowa wydzielina najczęściej okazuje się być rozpuszczoną, starą woskowiną. Nie jest to zazwyczaj powód do niepokoju, chyba że towarzyszy jej ból lub świąd, co może sugerować inne problemy, takie jak zakażenie.
Natomiast czarna lub szara wydzielina, zwłaszcza jeśli towarzyszy jej silny świąd, może sugerować infekcję grzybiczą, znaną jako otomykoza. Grzyby często rozwijają się w wilgotnym i ciepłym środowisku ucha, prowadząc do charakterystycznych objawów.
Od zapalenia do urazu – poznaj najczęstsze medyczne przyczyny wycieku z ucha
Zrozumienie przyczyn wycieku z ucha jest kluczowe dla podjęcia odpowiednich kroków. Istnieje kilka najczęstszych schorzeń i sytuacji, które mogą prowadzić do tego niepokojącego objawu.
Zapalenie ucha zewnętrznego – problem nie tylko pływaków
Zapalenie ucha zewnętrznego to infekcja bakteryjna lub grzybicza skóry przewodu słuchowego. Często nazywane jest "uchem pływaka", ponieważ ekspozycja na wilgoć sprzyja rozwojowi drobnoustrojów. Objawia się silnym bólem, świądem i właśnie wyciekiem, który może być ropny lub surowiczy. Może być również wynikiem uszkodzenia skóry przewodu słuchowego, np. podczas nieumiejętnego czyszczenia.
Ostre zapalenie ucha środkowego – dlaczego tak często dotyka dzieci?
Ostre zapalenie ucha środkowego jest bardzo częstym schorzeniem, zwłaszcza u dzieci. Wynika to z ich specyficznej anatomii – trąbka słuchowa, łącząca ucho środkowe z gardłem, jest u nich krótsza i bardziej pozioma, co ułatwia bakteriom i wirusom przedostawanie się do ucha. Nagromadzony w jamie bębenkowej płyn pod wpływem ciśnienia może doprowadzić do perforacji błony bębenkowej, a wówczas pojawia się ropny wyciek. Co ciekawe, perforacja ta często przynosi ulgę w silnym bólu, ponieważ ciśnienie w uchu zostaje zmniejszone.Perforacja błony bębenkowej – co się dzieje, gdy pęka naturalna bariera?
Pęknięcie błony bębenkowej to jedna z bezpośrednich przyczyn wycieku z ucha. Może być konsekwencją ostrego zapalenia ucha środkowego, gdy nagromadzony płyn przebija błonę, ale także urazu mechanicznego, na przykład uderzenia w ucho, nagłej zmiany ciśnienia (barotrauma) lub nieostrożnego czyszczenia ucha. Wyciek w tym przypadku może być krwisty, a następnie ropny.
Ciało obce w uchu i urazy mechaniczne – skutki niewłaściwej higieny i wypadków
Włożenie małego przedmiotu do ucha to niestety częsta sytuacja, zwłaszcza u małych dzieci, które z ciekawością eksplorują świat. Takie ciało obce może podrażnić lub uszkodzić przewód słuchowy, prowadząc do stanu zapalnego i wycieku. Podobnie, uraz mechaniczny, np. zbyt głębokie włożenie patyczka higienicznego, może uszkodzić skórę przewodu słuchowego lub nawet błonę bębenkową, skutkując krwawieniem i potencjalną infekcją.
Przewlekłe stany zapalne i perlak – gdy problem powraca
Długotrwały wyciek z ucha, często o wyjątkowo nieprzyjemnym zapachu, może świadczyć o przewlekłym zapaleniu ucha środkowego. Jest to poważniejsze schorzenie, które może być związane z perlakiem – nietypowym, łagodnym, ale destrukcyjnym rozrostem naskórka w uchu środkowym. Perlak może prowadzić do uszkodzenia struktur ucha i wymaga specjalistycznego leczenia.
Wyciek to nie wszystko. Na jakie inne objawy musisz zwrócić szczególną uwagę?
Wydzielina z ucha rzadko występuje samodzielnie. Zazwyczaj towarzyszą jej inne objawy, które są kluczowe dla prawidłowej diagnozy i oceny powagi sytuacji. Zwrócenie uwagi na te dodatkowe symptomy może pomóc w szybszym podjęciu decyzji o wizycie u lekarza.
Ból, uczucie pełności i zatkania ucha to bardzo częste towarzysze wycieku. Mogą one wskazywać na stan zapalny w uchu, nagromadzenie płynu za błoną bębenkową lub obrzęk przewodu słuchowego. Intensywność bólu może być różna, od lekkiego dyskomfortu po silny, pulsujący ból, który utrudnia codzienne funkcjonowanie.
Jeśli wyciekowi towarzyszą gorączka, dreszcze i ogólne złe samopoczucie, może to świadczyć o poważniejszej infekcji, która rozprzestrzenia się poza samo ucho i wpływa na cały organizm. Tego typu objawy są sygnałem, że organizm walczy z patogenami i wymagają uwagi medycznej.
Szczególną uwagę należy zwrócić na nagłe pogorszenie słuchu, szumy uszne (tinnitus) lub zawroty głowy. Te symptomy mogą wskazywać na zajęcie ucha wewnętrznego, co jest poważniejszym powikłaniem infekcji lub urazu. Zawroty głowy, zwłaszcza te o charakterze wirowym, mogą świadczyć o zaburzeniach równowagi, a tym samym o wpływie problemu na narząd przedsionkowy znajdujący się w uchu wewnętrznym.
Kiedy wizyta u lekarza jest absolutnie konieczna? Czerwone flagi, których nie wolno ignorować
Choć wiele przypadków wycieku z ucha można skutecznie leczyć, istnieją sytuacje, które wymagają natychmiastowej konsultacji lekarskiej. Nazywamy je "czerwonymi flagami" – sygnałami alarmowymi, których absolutnie nie wolno ignorować.
-
Wyciek z ucha po urazie głowy – sytuacja wymagająca natychmiastowej interwencji
Jak już wspomniałam, przezroczysta wydzielina z ucha, która pojawia się po urazie głowy, może być płynem mózgowo-rdzeniowym. Jest to stan bezpośredniego zagrożenia życia i wymaga natychmiastowego wezwania pogotowia lub pilnego transportu do szpitala. Nie należy czekać ani próbować samodzielnie oceniać sytuacji.
-
Objawy neurologiczne towarzyszące wyciekowi – dlaczego to tak niebezpieczne?
Wszelkie objawy neurologiczne, takie jak drgawki, zaburzenia świadomości, silne, nietypowe bóle głowy, sztywność karku, niedowłady, czy zaburzenia widzenia, w połączeniu z wyciekiem z ucha, są sygnałem alarmowym. Mogą one wskazywać na rozprzestrzenienie się infekcji na ośrodkowy układ nerwowy, co jest stanem zagrażającym życiu i wymaga pilnej pomocy medycznej.
-
Inne pilne sygnały
Wysoka gorączka (powyżej 38,5°C), silny, narastający ból ucha, który nie ustępuje po lekach przeciwbólowych, nagłe zawroty głowy, gwałtowne pogorszenie słuchu, a także pojawienie się szumów usznych, zwłaszcza jednostronnych, to kolejne "czerwone flagi". Takie objawy mogą świadczyć o poważnej infekcji, powikłaniach lub innych schorzeniach wymagających szybkiej diagnostyki i leczenia.
Podstawowym badaniem, które wykona lekarz, jest otoskopia (wziernikowanie ucha). Dzięki otoskopowi lekarz może dokładnie obejrzeć przewód słuchowy i błonę bębenkową, ocenić charakter wydzieliny i zidentyfikować ewentualne uszkodzenia czy stany zapalne. Przygotuj się na to, że lekarz może zadawać szczegółowe pytania dotyczące objawów, ich początku i ewentualnych urazów.
Jak wygląda skuteczne leczenie? Od kropli po specjalistyczne zabiegi
Leczenie wydzieliny z ucha jest zawsze uzależnione od jej przyczyny, dlatego tak ważne jest postawienie trafnej diagnozy przez lekarza. Samodzielne próby leczenia bez konsultacji mogą pogorszyć stan lub opóźnić właściwą terapię.
Leczenie farmakologiczne – antybiotyki, leki przeciwgrzybicze i przeciwzapalne
W przypadku infekcji bakteryjnych, najczęściej stosuje się antybiotyki – zarówno w postaci kropli do ucha, jak i doustnie. Jeśli przyczyną jest infekcja grzybicza (otomykoza), lekarz przepisze leki przeciwgrzybicze. Niezależnie od przyczyny, często stosuje się również leki przeciwzapalne i przeciwbólowe, aby złagodzić towarzyszące objawy, takie jak ból i obrzęk. Pamiętaj, aby zawsze stosować leki zgodnie z zaleceniami lekarza i nie przerywać kuracji przedwcześnie, nawet jeśli objawy ustąpią.
Domowe sposoby, które wspierają leczenie (i te, których należy bezwzględnie unikać)
Domowe sposoby mogą wspierać leczenie, ale nigdy nie zastąpią profesjonalnej opieki medycznej. Do pomocnych działań zaliczamy odpoczynek, odpowiednie nawodnienie organizmu oraz stosowanie ciepłych okładów na zewnątrz ucha, co może przynieść ulgę w bólu. Jednakże, muszę to bardzo mocno podkreślić: próby samodzielnego płukania ucha przy aktywnym wycieku są niezwykle niebezpieczne i mogą prowadzić do poważnych powikłań, takich jak rozprzestrzenienie się infekcji w głąb ucha lub uszkodzenie błony bębenkowej. Bezwzględnie unikaj wkładania czegokolwiek do ucha – patyczków higienicznych, zapałek czy innych przedmiotów – ponieważ możesz pogorszyć stan lub spowodować nowe urazy.Oczyszczanie ucha przez lekarza – dlaczego nie należy robić tego samodzielnie?
W wielu przypadkach, zwłaszcza przy obfitym wycieku, konieczne jest profesjonalne oczyszczenie ucha. Zabieg ten powinien być wykonywany wyłącznie przez lekarza laryngologa, który dysponuje odpowiednimi narzędziami i wiedzą. Samodzielne próby oczyszczania mogą nie tylko nie przynieść pożądanego efektu, ale również wepchnąć wydzielinę głębiej, uszkodzić delikatne struktury ucha lub wprowadzić nowe patogeny, prowadząc do wtórnych infekcji.
Wydzielina z ucha u dziecka – co powinien wiedzieć każdy rodzic?
Wydzielina z ucha u dziecka to szczególnie częsty i niepokojący objaw dla rodziców. Dzieci są bardziej podatne na infekcje ucha, a ich anatomia i sposób komunikacji sprawiają, że rozpoznanie problemu może być wyzwaniem.
Dlaczego anatomia dziecięcego ucha sprzyja infekcjom?
Jak już wspomniałam, głównym powodem częstszych infekcji ucha u dzieci jest specyficzna budowa ich trąbki słuchowej. Jest ona krótsza, szersza i bardziej pozioma niż u dorosłych, co ułatwia bakteriom i wirusom przedostawanie się z nosogardła do ucha środkowego. Dodatkowo, niedojrzały układ odpornościowy dzieci sprawia, że są one mniej odporne na infekcje, a powiększone migdałki mogą blokować ujście trąbki słuchowej, prowadząc do zastoju płynów.
Jak rozpoznać niepokojące objawy u niemowlaka i małego dziecka?
Niemowlęta i małe dzieci nie potrafią jeszcze jasno komunikować bólu, dlatego rodzice muszą być szczególnie czujni. Do niepokojących objawów, które mogą wskazywać na problem z uchem, zaliczamy: rozgoryczenie, nadmierny płacz, który nie ustępuje, częste pocieranie lub ciągnięcie za ucho, gorączka, brak apetytu lub problemy ze ssaniem, oraz trudności ze snem. Pojawienie się jakiejkolwiek wydzieliny z ucha u dziecka, zwłaszcza ropnej, jest zawsze sygnałem do natychmiastowej konsultacji lekarskiej.
Przeczytaj również: Bolesna afta na języku? Poznaj przyczyny i skuteczne leczenie
Postępowanie i leczenie – kiedy wystarczy wizyta u pediatry, a kiedy u laryngologa?
W przypadku zauważenia wydzieliny z ucha u dziecka, zawsze należy skonsultować się z lekarzem. Pierwszym krokiem jest zazwyczaj wizyta u pediatry, który oceni stan dziecka i, jeśli uzna to za konieczne, skieruje do laryngologa dziecięcego. Laryngolog specjalizuje się w chorobach ucha, nosa i gardła u dzieci i będzie w stanie postawić precyzyjną diagnozę oraz wdrożyć odpowiednie leczenie. Nigdy nie należy bagatelizować wycieku z ucha u dziecka, ponieważ nieleczone infekcje mogą prowadzić do poważnych powikłań, w tym trwałych problemów ze słuchem.