Krztusiec, znany również jako koklusz, to ostra choroba zakaźna dróg oddechowych, wywoływana przez bakterię Bordetella pertussis, która stanowi poważne zagrożenie, szczególnie dla dzieci. W obliczu rosnącej liczby zachorowań, zrozumienie tej choroby jest kluczowe dla każdego rodzica. W tym artykule postaram się dostarczyć Państwu kompleksowych informacji o objawach, przebiegu, metodach leczenia oraz, co najważniejsze, o skutecznej profilaktyce, aby pomóc Państwu chronić Wasze pociechy.
Krztusiec u dzieci – kluczowe informacje dla rodziców
- Krztusiec to ostra choroba zakaźna, wywoływana przez pałeczkę Bordetella pertussis, groźna szczególnie dla niemowląt.
- Charakteryzuje się trzema fazami, z dominującym napadowym kaszlem, często z "pianiem" i bezdechami u najmłodszych.
- W Polsce odnotowano gwałtowny wzrost zachorowań w 2024 roku, co podkreśla aktualność zagrożenia.
- Podstawą leczenia jest antybiotykoterapia, a w ciężkich przypadkach konieczna jest hospitalizacja.
- Najskuteczniejszą profilaktyką są obowiązkowe szczepienia ochronne DTP, zgodnie z kalendarzem.
- Należy niezwłocznie skonsultować się z lekarzem w przypadku podejrzenia choroby.
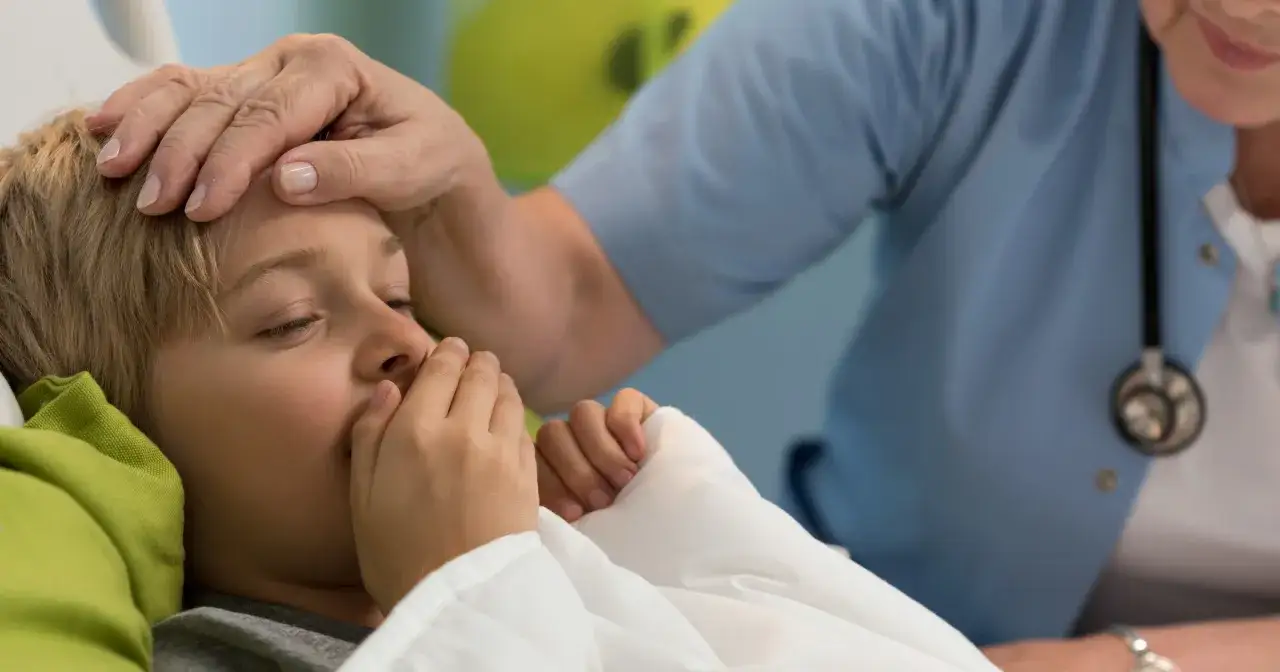
Krztusiec to nie przeziębienie: Jak odróżnić groźne objawy od zwykłego kaszlu u dziecka?
Początkowe objawy krztuśca są niezwykle podstępne, ponieważ często przypominają zwykłe przeziębienie. Dziecko może mieć katar, lekki kaszel, a nawet stan podgorączkowy. To właśnie ta faza jest najbardziej zdradliwa, ponieważ łatwo ją zbagatelizować. Jednak w miarę upływu czasu, kaszel staje się coraz bardziej intensywny i zmienia swój charakter, przechodząc w charakterystyczne, duszące napady. To właśnie one powinny wzbudzić naszą największą czujność. Napadowy kaszel w krztuścu jest zazwyczaj długotrwały, męczący i często kończy się gwałtownym, głębokim wdechem, któremu towarzyszy charakterystyczny świst, nazywany potocznie "pianiem". Ten dźwięk jest sygnałem alarmowym, wskazującym na poważny problem z drogami oddechowymi. Poza "pianiem" należy zwrócić uwagę na inne niepokojące sygnały, takie jak wymioty po kaszlu, zasinienie twarzy, a u niemowląt szczególnie groźne bezdechy, które stanowią bezpośrednie zagrożenie życia.
Faza "przeziębieniowa" – kiedy lekki katar powinien wzbudzić Twoją czujność?
Pierwsza faza krztuśca, nazywana fazą nieżytową, trwa zazwyczaj od jednego do dwóch tygodni. W tym okresie objawy są niespecyficzne i faktycznie mogą przypominać typowe przeziębienie. Moje doświadczenie pokazuje, że rodzice często zgłaszają wtedy katar, lekki, sporadyczny kaszel oraz niewielki stan podgorączkowy. Niestety, to właśnie w tej fazie dziecko jest najbardziej zakaźne. Łatwo pomylić krztusiec ze zwykłą infekcją wirusową górnych dróg oddechowych, co opóźnia postawienie właściwej diagnozy i rozpoczęcie leczenia, a także sprzyja rozprzestrzenianiu się choroby.
Charakterystyczny, napadowy kaszel: Czym jest "pianie" i dlaczego jest sygnałem alarmowym?
Po fazie nieżytowej następuje faza napadowa, która może trwać nawet do sześciu tygodni. To w tym okresie kaszel staje się dominującym i najbardziej niepokojącym objawem. Jest on silny, duszący, często występujący w seriach, które potrafią wyczerpać dziecko. Po każdym napadzie kaszlu, dziecko próbuje zaczerpnąć powietrza, wykonując gwałtowny, głęboki wdech. Właśnie wtedy pojawia się charakterystyczny świst, czyli "pianie". Ten dźwięk jest efektem skurczu krtani i tchawicy, które zwężają się pod wpływem wysiłku kaszlowego, utrudniając przepływ powietrza. "Pianie" jest kluczowym objawem diagnostycznym krztuśca i zawsze powinno skłonić rodzica do natychmiastowej konsultacji lekarskiej.
Inne niepokojące sygnały: Zasinienie, wymioty i bezdechy u najmłodszych.
Napadom kaszlu w krztuścu często towarzyszą inne, bardzo niepokojące objawy. Intensywny kaszel może prowadzić do wymiotów, zwłaszcza po jedzeniu, co dodatkowo osłabia dziecko i utrudnia utrzymanie odpowiedniego nawodnienia. Silne parcie podczas kaszlu może również powodować zasinienie twarzy, wynikające z niedotlenienia. Szczególnie groźne są bezdechy, czyli krótkotrwałe zatrzymania oddechu, które występują przede wszystkim u niemowląt i noworodków. Bezdechy są bezpośrednim zagrożeniem życia i wymagają natychmiastowej interwencji medycznej, ponieważ mogą prowadzić do trwałego uszkodzenia mózgu lub zgonu. Widząc takie objawy u swojego dziecka, nie wahaj się ani chwili – szukaj pomocy medycznej.

Trzy fazy choroby, które każdy rodzic powinien znać
Zrozumienie, jak krztusiec ewoluuje w czasie, jest niezwykle ważne dla rodziców. Choroba ta nie rozwija się nagle, lecz przechodzi przez trzy charakterystyczne etapy, z których każdy ma swoje specyficzne cechy. Znajomość tych faz pomaga lepiej monitorować stan dziecka i podjąć odpowiednie kroki, gdy objawy stają się bardziej alarmujące. Pozwoli to również zrozumieć, dlaczego diagnostyka w początkowej fazie bywa tak trudna.
Etap 1: Faza nieżytowa – podstępny początek infekcji.
Pierwszy etap, faza nieżytowa, trwa zazwyczaj od jednego do dwóch tygodni. Jak już wspomniałam, objawy są wtedy łagodne i łatwe do pomylenia ze zwykłym przeziębieniem: katar, lekki, sporadyczny kaszel, niekiedy niewielki stan podgorączkowy. To właśnie w tym okresie, choć objawy są najmniej nasilone, chory jest najbardziej zakaźny. Bakterie namnażają się w drogach oddechowych, a dziecko, kaszląc, rozsiewa je w otoczeniu. Brak charakterystycznych symptomów sprawia, że wiele przypadków pozostaje nierozpoznanych, co sprzyja dalszemu rozprzestrzenianiu się infekcji.
Etap 2: Faza kaszlu napadowego – najtrudniejszy czas dla dziecka i rodzica.
Po fazie nieżytowej następuje faza kaszlu napadowego, która jest najbardziej intensywna i obciążająca zarówno dla dziecka, jak i dla rodziców. Ten etap może trwać nawet do sześciu tygodni. Charakteryzuje się on silnymi, duszącymi atakami kaszlu, często zakończonymi wspomnianym już "pianiem". Napadom towarzyszą nierzadko wymioty, zasinienie twarzy, a u najmłodszych – niebezpieczne bezdechy. Kaszel jest tak męczący, że dziecko może mieć trudności ze spaniem i jedzeniem, co prowadzi do osłabienia i odwodnienia. To właśnie w tej fazie najczęściej dochodzi do powikłań i konieczności hospitalizacji.
Etap 3: Faza rekonwalescencji – jak długo może potrwać powrót do zdrowia?
Ostatni etap to faza rekonwalescencji, czyli zdrowienia. Może ona trwać nawet do dwunastu tygodni, a w niektórych przypadkach jeszcze dłużej. W tym czasie kaszel stopniowo staje się rzadszy i łagodniejszy, a napady mniej intensywne. Dziecko powoli odzyskuje siły, poprawia się apetyt i jakość snu. Ważne jest, aby pamiętać, że nawet po ustąpieniu ostrych objawów, kaszel może utrzymywać się przez wiele tygodni, a nawet miesięcy, zwłaszcza w przypadku podrażnienia dróg oddechowych. Jest to jednak kaszel o innym charakterze, nie tak duszący i bez "piania".

Dlaczego krztusiec jest śmiertelnie niebezpieczny dla noworodków i niemowląt?
Krztusiec stanowi największe zagrożenie dla najmłodszych dzieci, zwłaszcza dla nieuodpornionych niemowląt i noworodków. Ich układ oddechowy jest jeszcze niedojrzały, a mechanizmy obronne organizmu słabiej rozwinięte. Niestety, w Polsce obserwujemy gwałtowny wzrost liczby zachorowań, co zwiększa ryzyko dla tej najbardziej wrażliwej grupy. Według danych NIZP-PZH, od 1 stycznia do 31 grudnia 2024 r. zarejestrowano 32 430 przypadków, co stanowi niemal 35-krotny wzrost w porównaniu do 922 przypadków w 2023 roku. Te statystyki są alarmujące i podkreślają, jak ważne jest świadome podejście do profilaktyki i wczesnej diagnostyki.
Zagrożenie bezdechem i niedotlenieniem: Największe ryzyko dla najmłodszych.
U niemowląt intensywne napady kaszlu mogą prowadzić do bezdechów, czyli krótkotrwałego zatrzymania oddechu. Jest to niezwykle groźne, ponieważ szybko prowadzi do niedotlenienia organizmu. Mózg niemowlęcia jest szczególnie wrażliwy na brak tlenu, co może skutkować trwałymi uszkodzeniami neurologicznymi. Często obserwujemy również zasinienie wokół ust i na twarzy dziecka podczas napadów kaszlu, co jest wyraźnym sygnałem niedoboru tlenu. W takich sytuacjach każda sekunda ma znaczenie, a szybka interwencja medyczna jest absolutnie kluczowa dla ratowania życia i zdrowia malucha.
Poważne powikłania neurologiczne i zapalenie płuc – czego obawiać się najbardziej?
Krztusiec u niemowląt może prowadzić do szeregu bardzo poważnych powikłań. Jednym z najczęstszych i najgroźniejszych jest zapalenie płuc, które dodatkowo obciąża i tak już osłabiony układ oddechowy. Niedotlenienie, wynikające z bezdechów, może prowadzić do encefalopatii, czyli uszkodzenia mózgu, manifestującego się drgawkami, a w skrajnych przypadkach nawet trwałym upośledzeniem rozwoju psychoruchowego. Niestety, krztusiec u noworodków i niemowląt może skończyć się tragicznie – zgonem. Poza tymi najpoważniejszymi, mogą wystąpić również inne powikłania, takie jak zapalenie ucha środkowego, przepukliny (np. pachwinowe, pępkowe) czy nawet złamania żeber, spowodowane ekstremalnym wysiłkiem podczas kaszlu.
Dziecko ma te objawy? Kiedy i jak lekarz potwierdza diagnozę krztuśca?
Podejrzenie krztuśca u dziecka zawsze wymaga natychmiastowej konsultacji lekarskiej. Jako rodzic, nie powinniśmy zwlekać, zwłaszcza jeśli zauważymy charakterystyczne napady kaszlu z "pianiem" lub inne niepokojące objawy. Diagnostyka krztuśca opiera się na kilku elementach: szczegółowym wywiadzie lekarskim, badaniu fizykalnym oraz, co bardzo ważne, badaniach laboratoryjnych, które pozwalają potwierdzić obecność bakterii Bordetella pertussis. Wczesne rozpoznanie jest kluczowe dla skutecznego leczenia i zapobiegania powikłaniom.
Kiedy natychmiast jechać do szpitala, a kiedy wystarczy wizyta u pediatry?
Decyzja o tym, czy udać się do pediatry, czy natychmiast na Szpitalny Oddział Ratunkowy (SOR), zależy od nasilenia objawów. Jeśli u niemowlęcia pojawiają się bezdechy, silne zasinienie twarzy, drgawki, wyraźne problemy z oddychaniem (np. wciąganie międzyżebrzy, świsty), należy niezwłocznie wezwać pogotowie ratunkowe lub udać się na SOR. W takich przypadkach liczy się każda minuta. Jeśli objawy są mniej nasilone, ale nadal niepokojące (np. napadowy kaszel z "pianiem", wymioty po kaszlu), wystarczająca będzie pilna wizyta u pediatry w przychodni. Zawsze jednak, w razie wątpliwości, lepiej skonsultować się z lekarzem.Badanie fizykalne i wywiad lekarski: Co ocenia lekarz?
Podczas wizyty lekarz przeprowadzi dokładne badanie fizykalne i zbierze szczegółowy wywiad. Zwróci uwagę na ogólny stan dziecka, oceni jego oddech, osłucha płuca, szukając ewentualnych zmian. Kluczowe będą pytania dotyczące charakteru kaszlu – czy jest napadowy, czy towarzyszy mu "pianie", wymioty, zasinienie. Lekarz zapyta również o kontakt z osobami chorymi na krztusiec (jeśli taki był), a także o historię szczepień dziecka. Moje doświadczenie pokazuje, że to właśnie szczegółowy opis kaszlu i jego ewolucji często naprowadza na właściwą diagnozę.
Badania laboratoryjne (PCR, serologia) – jak potwierdza się zakażenie?
Aby potwierdzić zakażenie krztuścem, lekarz zleci odpowiednie badania laboratoryjne. Najczęściej stosowanym i najbardziej czułym testem jest badanie metodą PCR (reakcja łańcuchowa polimerazy). Polega ono na pobraniu wymazu z nosogardzieli i wykryciu w nim materiału genetycznego bakterii Bordetella pertussis. Test PCR jest szczególnie przydatny we wczesnej fazie choroby. W późniejszym etapie, gdy bakterie mogą być już trudniejsze do wykrycia, stosuje się badania serologiczne, które polegają na wykrywaniu w krwi przeciwciał przeciwko krztuścowi. Wyniki tych badań, w połączeniu z obrazem klinicznym, pozwalają na pewne postawienie diagnozy.
Antybiotyk i co dalej? Na czym polega skuteczne leczenie krztuśca u dzieci?
Leczenie krztuśca, choć w dużej mierze opiera się na antybiotykoterapii, jest procesem złożonym, który wymaga holistycznego podejścia. Wczesne wdrożenie leczenia jest kluczowe dla złagodzenia przebiegu choroby i zapobiegania powikłaniom. Oprócz farmakoterapii, niezwykle ważne jest wspieranie dziecka w domu oraz, w cięższych przypadkach, hospitalizacja i specjalistyczna opieka medyczna.
Rola antybiotykoterapii: Dlaczego czas podania leku ma kluczowe znaczenie?
Podstawą leczenia krztuśca jest jak najszybsze wdrożenie antybiotykoterapii. Najczęściej stosuje się antybiotyki z grupy makrolidów, takie jak azytromycyna, klarytromycyna czy erytromycyna. Wczesne podanie antybiotyku ma kluczowe znaczenie – jeśli zostanie rozpoczęte w ciągu pierwszych 1-2 tygodni od wystąpienia objawów (czyli w fazie nieżytowej), może skrócić okres zakaźności i znacząco złagodzić przebieg choroby. Niestety, w fazie napadowej antybiotykoterapia ma już mniejszy wpływ na nasilenie kaszlu, ale nadal jest ważna, aby wyeliminować bakterie z dróg oddechowych i zapobiec dalszemu rozprzestrzenianiu się infekcji.
Leczenie w szpitalu: Kiedy hospitalizacja jest absolutnie konieczna?
W niektórych przypadkach, zwłaszcza u niemowląt i małych dzieci, konieczna jest hospitalizacja. Do szpitala trafiają dzieci z ciężkim przebiegiem choroby, u których występują powikłania, takie jak zapalenie płuc, drgawki, a przede wszystkim bezdechy. W warunkach szpitalnych dziecko jest pod stałą obserwacją, monitorowane są parametry życiowe, a w razie potrzeby wdrażana jest tlenoterapia, nawadnianie dożylne czy inne formy wsparcia oddechowego. To ja, jako lekarz, muszę ocenić, czy stan dziecka wymaga intensywnej opieki szpitalnej, aby zapewnić mu bezpieczeństwo i najlepsze możliwe warunki do zdrowienia.
Jak wspierać dziecko w domu? Łagodzenie objawów i zapewnienie komfortu.
Leczenie domowe jest ważnym uzupełnieniem terapii medycznej. Przede wszystkim należy zapewnić dziecku spokój i odpoczynek. Ważne jest częste nawadnianie, podawanie małych porcji płynów, aby zapobiec odwodnieniu, zwłaszcza w przypadku wymiotów po kaszlu. Warto również dbać o odpowiednią wilgotność powietrza w pomieszczeniach i często je wietrzyć, unikając jednocześnie przeciągów. Należy unikać wszelkich drażniących czynników, takich jak dym papierosowy czy silne zapachy, które mogą prowokować napady kaszlu. Pamiętajmy jednak, że te działania mają charakter wspierający i nigdy nie mogą zastąpić konsultacji lekarskiej i zaleconej farmakoterapii.
Najlepsza broń to profilaktyka: Wszystko, co musisz wiedzieć o szczepieniach na krztusiec
Nie ma skuteczniejszej metody walki z krztuścem niż profilaktyka, a jej podstawą są szczepienia ochronne. Jako lekarz, zawsze podkreślam, że szczepienia to nasza najlepsza broń w ochronie dzieci przed tą groźną chorobą. W Polsce szczepienie przeciwko krztuścowi jest obowiązkowe i stanowi integralną część kalendarza szczepień, zapewniając ochronę od najmłodszych lat. Warto poznać szczegóły dotyczące dawek, rodzajów szczepionek i znaczenia dawek przypominających, aby świadomie chronić swoje dziecko.
Kalendarz Szczepień Ochronnych w Polsce: Kiedy i ile dawek szczepionki DTP?
Zgodnie z polskim Programem Szczepień Ochronnych (PSO), szczepienie przeciwko krztuścowi jest realizowane za pomocą szczepionki skojarzonej DTP (przeciwko błonicy, tężcowi i krztuścowi). Szczepienie podstawowe obejmuje cztery dawki: pierwsza podawana jest w 2. miesiącu życia, druga w 3-4. miesiącu, trzecia w 5-6. miesiącu, a czwarta, uzupełniająca, w 16-18. miesiącu życia. Następnie przewidziane są dawki przypominające: w 6. roku życia oraz w 14. roku życia. Przestrzeganie tego harmonogramu jest absolutnie kluczowe dla zbudowania trwałej odporności u dziecka.
Szczepionki skojarzone 5w1 i 6w1 – czym się różnią i którą wybrać?
Obecnie dostępne są szczepionki skojarzone, które chronią dziecko przed kilkoma chorobami jednocześnie, co zmniejsza liczbę iniekcji. Najpopularniejsze to szczepionki 5w1 i 6w1. Szczepionka 5w1 chroni przed błonicą, tężcem, krztuścem, polio i Haemophilus influenzae typu b (Hib). Szczepionka 6w1 dodatkowo zawiera komponentę przeciwko wirusowemu zapaleniu wątroby typu B (WZW B). Wybór między nimi często zależy od preferencji rodziców i zaleceń lekarza, jednak obie zapewniają skuteczną ochronę przeciwko krztuścowi. Ich zaletą jest to, że zawierają bezkomórkowy komponent krztuśca (aP), co wiąże się z mniejszą liczbą działań niepożądanych w porównaniu do starszych szczepionek całokomórkowych (wP).
Odporność nie trwa wiecznie: Dlaczego dawki przypominające są tak ważne?
Warto pamiętać, że odporność poszczepienna przeciwko krztuścowi, choć skuteczna, nie trwa wiecznie. Z czasem, zazwyczaj po 5-12 latach, jej poziom stopniowo spada. Dlatego tak ważne są dawki przypominające, nie tylko u dzieci, ale również u dorosłych. Zaleca się, aby dorośli przyjmowali dawkę przypominającą szczepionki DTP co 10 lat, zwłaszcza osoby mające kontakt z małymi dziećmi, pracownicy służby zdrowia czy osoby planujące ciążę. To pozwala na utrzymanie wysokiego poziomu ochrony w społeczeństwie i tworzenie tzw. odporności zbiorowiskowej, która chroni również tych, którzy nie mogą być zaszczepieni.
Przeczytaj również: Ile trwa kaszel u dziecka? Kiedy to norma, a kiedy do lekarza?
Szczepienie kobiet w ciąży jako tarcza ochronna dla noworodka.
Jedną z najskuteczniejszych strategii ochrony noworodków przed krztuścem, zanim same będą mogły zostać zaszczepione, jest szczepienie kobiet w ciąży. Zaleca się, aby przyszłe mamy przyjęły dawkę przypominającą szczepionki DTPa (ze składnikiem krztuśca bezkomórkowego) w trzecim trymestrze ciąży, najlepiej między 27. a 36. tygodniem. Dzięki temu organizm matki produkuje przeciwciała, które następnie są przekazywane dziecku przez łożysko. Noworodek rodzi się więc z pewnym poziomem ochrony, co stanowi dla niego niezwykle ważną "tarczę" w pierwszych, najbardziej krytycznych miesiącach życia, zanim otrzyma swoje pierwsze dawki szczepionki.

